information
委員会情報
医事委員会



https://goo.gl/forms/3fpAw2zGJ9XE8fiu1

メンタル サプリメント・ドーピング 栄養 貧血・鉄剤 循環器 整形外科婦人科 内科
メンタル サプリメント・ドーピング 栄養 貧血・鉄剤 循環器 整形外科 婦人科 内科 コンディショニング
メンタル
- リスデキサンフェタミン(販売名:ビバンセカプセル)は禁止薬物に指定されていると思いますが、ウォッシュアウト期間の基準はありますでしょうか。
-
ウォッシュアウト期間は示されていません。
リスデキサンフェタミンは2024禁止表国際基準においてS6興奮薬に分類されており、競技会(時)での使用が禁止されています。一方で、競技会ではない時期の使用については禁止されていません。
競技会の何日前までならば使用可能なのかという疑問は、普段内服されている競技者にとって非常に重要な事柄だと思います。ウォッシュアウト期間とは、競技会の何日前に使用を中止すれば報告レベル以下まで濃度が低下するであろうという期間のことで、一部の禁止物質(糖質コルチコイド、トラマドール)で設定されていますが、リスデキサンフェタミンを含めた興奮薬や、その他の物質については明示されていません。
普段使用している競技者の方は、競技会(時)に使用しない場合であっても、治療使用特例(TUE)を取得しておくことで、安心して競技に取り組んでいただけるものと思います。(TUE申請は、アスリート・カテゴリーによっても異なります。JADAのTUEに関する案内サイトをご参照ください。 https://www.realchampion.jp/what/health/tue/)(2024.6.5)
- 選手の競技に対する考え方に偏りがありすぎて成績が伸びないように思います。
このような選手に認知行動療法を勧めることは意味がありますか?(指導者の方からのご質問) -
選手の考え方に偏りがあるように感じられる場合では、指導者と選手間のコミュニケーションを丁寧に積み重ねていただくことが特に重要です。偏りに見える部分を含めてひとりの個人として尊重し、本人の挑戦を支援されると良いと思います。
認知行動療法は、他者から見て考え方が偏っている場合に勧めるというものではありませんので、今回の文脈からは勧められません。
また、認知行動療法が本人の役に立つかどうかは、タイミングや提供のされ方によっても大きく左右されます。本人が必要性を感じていない時に他者が一方的に勧めても、好ましい作用はなかなか期待できません。認知行動療法の手法を、医療の枠組みを超えて日常生活のストレス対処などに応用する試みも広まりつつあります。昨今は関連する書籍も豊富に出版されていますので、指導者の視点でそれらに触れていただくことで、競技に活かせる新たなヒントを得られるかもしれません。
近年はメディアやインターネットを介して、認知行動療法をはじめたくさんの心理的技法に関する情報が得られるようになっています。それらを取り入れる際には、立ち位置の異なる複数の専門家による情報を得ることを意識しながら、バランスよく取り入れていただけましたら幸いです。
(2023.8.1)
- 跳躍で試技前に会場に手拍子を求めていますが、精神的にプラスになりますか?手拍子のリズムと走るリズムが違うのですが、手拍子をお願いした方がよいのでしょうか?
-
手拍子を求めたほうが良いかどうかの答えは選手によって変わります。
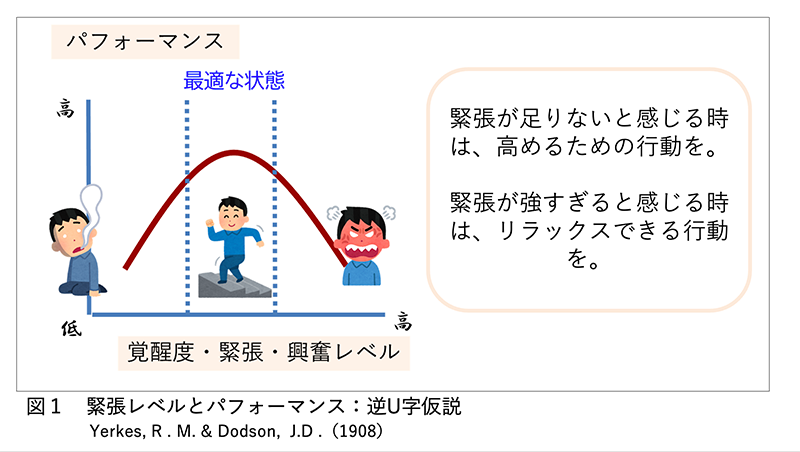
期待できるプラスの要素と、ネガティブな要素を順に考えていきましょう。- 精神的(あるいは心理的)にプラスになる可能性を期待できる要素としては、スタジアムからの手拍子を通じて応援や期待を感じることで、〈緊張、興奮、覚醒〉のレベルを高めることができるということ、もうひとつは〈勇気〉を得られるということがあります。人それぞれ、パフォーマンスをする上で最適な覚醒度・緊張度の水準があり、高すぎても低すぎても最高のパフォーマンスが出せないという考え方があります(逆U字仮説モデル: Yerkes, R . M. & Dodson, J. D.(1908)※図1)。試技の際に、自分の緊張感や興奮の水準が足りないと感じる場合は、手拍子を求めることでそれらを高め、メリットを得ることができるかもしれません。
- 反対に、緊張しすぎていたり頭に血が上っていて、もっと冷静になったほうが良いと感じる場合は、手拍子は求めず、タオルで顔を覆ったり、フィールドに寝転ぶなどして、リラックスに努めたほうが良いでしょう。
- 観客からの手拍子のリズムが合わずに調子が狂ってしまう、ということは、それ自体がデメリットになると思われます。
これら(1)~(3)をあわせて考えていただき、自身が最高のパフォーマンスを発揮できる方法をぜひ探求してみてください。
(2022.12.23)
- 10歳の子供が自閉スペクトラム症と診断されました。運動が苦手な子供が多いと言われました。いまのところ機嫌よく走っていますが、自閉症の子供は記録が伸びにくいでしょうか。
-
文献によれば、一般的な傾向としては、自閉スペクトラム症(ASD)を持つ方は、別々の動作を統合的に行うことや協調動作が苦手な傾向があると言われています(Shunsuke Takagi, et al. NEUROPSYCHIATRIC DISEASE AND TREATMENT. 2022)。ですが、個人による差が大きいため、お子さんにもその傾向があてはまるかどうかはわかりません。
自閉スペクトラム症の特徴を持つ方であっても、当然ながら他の方と同様に練習や競技会に参加することができますし、高い競技水準で活躍される方もおられます。また、たとえばある種類の運動が苦手であっても、別の種類の運動はうまくできたり、ご本人の強みを活かして競技に没頭し、記録を伸ばすことができる場合もあります。
ご質問の意図からは外れてしまうと思いますが、機嫌良く走っているということ、運動を楽しむことができるということは、何よりも尊いことだと思います。今後もひとつひとつの動作の上達や、記録が伸びていく過程を楽しみながら続けていただけることを願っております。
※現時点で小児(5歳以上18歳未満)ASD症例の易刺激性に対して保険適応のある薬剤は、リスペリドンとアリピプラゾールの二剤があることと思います。主治医からこれらの薬(リスペリドン、アリピプラゾール)が処方されている場合は、それらを用いながら競技に参加することも可能です。(2023年1月時点。アンチ・ドーピング規則と禁止物質は常に最新の情報をご確認ください。)
(2022.12.23)
- 友人から、「レースの前に不安を抑える薬を飲むと楽になって記録も良くなる」と言われましたが、使っても良いでしょうか。
- 記録を良くする目的で薬を飲むことは、決して勧められません。
その理由として、以下の3点があげられます。
- 競技力向上を目的として病気の治療に使用される薬を使用することは、ドーピング行為にあたります。フェアな競争をするためにも、決して勧められる行為ではありません。
- 選手が何かの疾病を持っていて、競技力向上の目的ではなく、疾病を治療して健康な社会生活を送るために医師から処方された薬を使うことは、基本的に制限されません。ですが、その場合も薬が禁止物質を含んでいないかの確認が必要です。現行のルールでは「不安を抑える」目的でよく使われる薬(抗不安薬や抗うつ薬)のほとんどは禁止物質を含みませんが、使用する際は処方する医師やスポーツファーマシストの協力を得て十分に確認をして、最終的には選手自身の責任で使用することが必要です。もし、治療上必要な薬が禁止物質を含んでいて、他に代わりになる薬がない場合は、治療使用特例(TUE)の申請を検討しましょう。
- 一般的に「不安を抑える」目的で使用される上記の薬(抗不安薬や抗うつ薬)を使用しても陸上競技の記録が良くなるという科学的な証拠はありません。薬の作用を考慮しても、筋弛緩作用などのために筋力が低下する可能性があり、通常は競技力向上に有効であるとは考えられません。
(2022.6.23)
- 薬局で買える睡眠薬と病院でもらう睡眠薬とはどれくらい強さが違いますか。今まで薬局の睡眠薬を使っていましたが効果が悪くなっている気がします。病院に行くか迷っていますがどうすれば良いでしょう。
- 薬局で買える眠りの薬は、あくまで「一時的な不眠」に限ったお薬ですので、長く使うことは決して勧められません。医療機関(病院やクリニック)を受診して相談しましょう。
薬局で買える不眠改善を目的とした薬のパッケージや添付文書(薬の説明文)には、2~3日程度の一時的な不眠にかぎって使う薬であることが明記されています。また、それらの薬でも、翌日の眠気やだるさ、頭痛、気持ち悪さなどの副作用が生じることがあります。
また、「よく眠れない」ということの背景には、治療が必要な病気(身体や精神的な病気)が隠れていることもあります。本来は薬を使用する前に、それらの病気が隠れていないかどうかの確認や、睡眠習慣の見直しが必要です。
睡眠習慣に気を付けても不眠が2週間以上続くような場合は、かかりつけの医師や精神科医、心療内科医、睡眠専門医などに相談されることをお勧めいたします。(2022.6.23)
- トップ選手は声援が力になると言いますが、自分はプレッシャーを感じてしまいます。声援を力にするためにはどのように考えればよいか教えていただけませんか。
- プレッシャーの自覚を第一歩にして、メンタルトレーニング技法の勉強をしてみてはいかがでしょうか。自分なりの方法を探求することで、きっと競技生活が一層豊かなものになると思います。
大会などで仲間から声援を受けながら競技する場面で、プレッシャーを感じて普段と違った心身の状態になることは、ごく自然な反応といえます。また、プレッシャーをどう感じるかはひとりひとり違いがありますので、最適な対応法も選手によって異なります。自分の傾向をつかんで、自分に合った対応策を見つけていくことが大切です。
トップ選手の中には、注目や声援が多いほど集中力を発揮して良いパフォーマンスができるという方もいますが、質問者さんと同じく実はあまり得意ではないという方もおられます。競技会では周囲からの声援のほかにも、他選手や審判など多くの方の視線があり、練習とは違った環境であることは事実です。
それらをあまり気にせずに練習通りのパフォーマンスができる選手はそのままで良いのですが、練習との競技環境の違いが気になりプレッシャーを感じるという方はそれを否定せず、競技会特有の緊張感が存在することを認めた上でパフォーマンスを発揮するコツをつかんでいくことを目指すと良いでしょう。
プレッシャーは言い換えると気分の高揚、興奮、覚醒水準の上昇とも言えますが、どのみちそれらの現象が生じるのであれば、ネガティブなものととらえて無視しようとするよりも、競技会だからこそ体験できる現象として受け入れて、その状態を最大限に利用して競技することを考えてみてはいかがでしょうか。
競技会でパフォーマンスを発揮する心構えのコツとして、スポーツ心理学領域において色々なメンタルトレーニング技法が研究されています。例としては、リラクセーションとサイキングアップ、注意集中技法、イメージトレーニング、ポジティブシンキング、セルフトークなどがあります。これらを学びながら自分に対する理解を深めて、自分をコントロールする力を向上させていくことで、競技者としての成長や競技生活の充実を得ていくことができるのではないかと思います。(2022.3.22)
- 注意欠如・多動症(ADHD)の治療薬として、ストラテラの内服をはじめましたが、アンチ・ドーピング規則違反にならないでしょうか?
- ストラテラ(一般名:アトモキセチン塩酸塩)は、現時点で禁止表国際基準における禁止物質に指定されていませんので、内服しながらの競技参加が可能です。ただし、他のADHD治療薬には競技会(時)の使用が禁止されているものがありますので、ご注意ください。
ADHDの治療薬として、現在日本国内で使用できる薬剤は、以下の4つがあります。
製品名(一般名):
①ストラテラ(アトモキセチン塩酸塩)
②インチュニブ(グアンファシン塩酸塩)
③コンサータ(メチルフェニデート塩酸塩)
④ビバンセ(リスデキサンフェタミンメシル酸塩)
このうち、中枢神経刺激作用のある③コンサータ(メチルフェニデート塩酸塩)、④ビバンセ(リスデキサンフェタミンメシル酸塩)は、競技会(時)の使用が禁止されている興奮薬に該当しますので、競技会(時)の検査で検出された場合は制裁の対象となります。①ストラテラ(アトモキセチン塩酸塩)、②インチュニブ(グアンファシン塩酸塩)による治療効果が不十分な場合やアレルギー反応がある場合など、もしくは最初から③コンサータ(メチルフェニデート塩酸塩)、④ビバンセ(リスデキサンフェタミンメシル酸塩)を使用することは可能ですが、その場合、競技会前の所定期限までに治療使用特例(TUE)を申請し、TUEが付与された場合に使用が可能になります。
ADHD治療薬は今後も新薬が登場するかもしれません。また、禁止物質(WADA禁止表国際基準)は年度の途中でも適宜更新される場合があります。このため、治療薬を用いながら競技会に参加しようとする際にはJADAホームページやglobal DRO Japan などの検索サービスを用いて、最新情報を確認してください。(2021.12.20)
- 家族が感染して濃厚接触者になってしまいました。解除2週間後くらいで大会があります。心の持ちようをアドバイスしていただけませんか。
- はじめに、ご家族様の回復をお祈りしております。ご自身も大会直前まで隔離となり、予定されていたトレーニングや調整が十分にできない状態で本番を迎えることとなり、大変残念で、もどかしく感じておられることと思います。
新型コロナウイルス感染症が広がった2020年以降、公平な競争が難しくなっているという一面があります。地域や環境の違いなどによって、練習の可否や受けている制限などに大きな差が生じているためです。
こういった状況だからこそ、他者との競争や比較では無く、自分自身がどのように競技と向き合い、成長することができたかということに価値を置いて、陸上競技に取り組んでいただけたらと思います。
特殊な状況ですので、心の持ちようについて一般的な助言は難しいですが、ご参考にしていただけたら幸いです。(2021.6.11)
- 大きな大会前になると眠れないことが多くなってきました。3日位前から徐々にひどくなるように思います。睡眠薬を使うべきでしょうか。試合前日に使って当日のパフォーマンスに影響しないでしょうか。(20代男性:長距離・マラソン)
- 睡眠薬の安全性は高まってきていますが、大会前の緊張による不眠に対して安易な使用はお勧めできません。これは薬局で市販されている薬についても同様です。また、パフォーマンスへの影響は個人差が大きく、マイナスの影響を感じる方もいるでしょうし、寝不足でいるよりも良い状態でレースに臨める方もおられると思います。
睡眠はもともとデリケートで、とても壊れやすいものです。目標としてきたレースを前に、緊張して寝付けなくなることはごく自然な反応として起こりうるものです。ですが、できれば過度に緊張しないように、レースについての心構えを普段から少しずつ準備しておくことが役立つ場合があります。シーズンにおける試合の位置づけ、自分にとって競技を行う意味など、普段からできるだけ広い視野で考え、自分なりに整理をしておくと、直前の不安を小さくすることができるのではないでしょうか。
それでも眠れず困ってしまうということであれば、睡眠やスポーツに通じた医師に相談されることをお勧めします。睡眠習慣のチェックや眠る前のリラックス習慣(ルーティーン)など、薬以外の工夫を試した上で、必要と判断された場合には睡眠薬の使用が提案されるかもしれません。
睡眠薬の効果や副作用は個人差が大きく、あなたの競技パフォーマンスにおいてプラスの作用が大きいか、マイナスの作用が大きいかは、練習の際などに試してみなければ分かりません。睡眠薬使用で得られるメリットとしては、十分な睡眠により疲労の少ない状態でレースに臨めることが考えられます。一方で生じるかもしれないデメリットとしては、睡眠薬の効果が翌日も多少残り、眠気やだるさを感じる、薬の筋弛緩作用により走りの感覚が変わってしまう、などが考えられます。また、処方薬は一般的な条件での使用を前提に安全性が確認されていますが、フルマラソンで高度の脱水や疲労が生じた場合の安全性については未確認です。睡眠薬はこれらを考慮した上で使用を検討することになります。(2021.3.12)
- 同僚がうつ病で薬を飲み始めました。練習を休む日も増えています。同僚として彼に何かできることはありますでしょうか。(20代男性:長距離・マラソン)
- 基本的には今までの関係性のまま普通に接する中で、同僚の方にどんな形が負担に感じないか、尋ねてみるのが良いように思います。「何かあれば力になるよ」「気長に待っているよ」など、あなたの気持ちをシンプルに伝えることが力になると思います。
無理に話をしてもらう必要はありませんが、何か本人が話してくれるときは、「今はそういう風に考えているんだね」と、否定せずにただそのまま聴いて差しあげると、支えになるのではないかと思います。特に助言をしたり、改善策を提案する必要はありません。
うつ病でエネルギーが落ちている時は返信をするのも負担に感じることがありますので、メールやSNSでメッセージを送るときは相手が返信せずに済むように「返信はいらないよ」という言葉を添えるのも良いと思います。(2021.3.12)
- 走高跳をしています。跳ぶ前のルーティンをするといつも時間ギリギリかオーバーしてしまいます。ルーティンを変えると必ず失敗します。何か良い方法はありませんでしょうか。
- 試技の前に決まったルーティンをして、集中力を高めて跳びたいという気持ちはとてもよくわかります。パフォーマンス・ルーティンは本番で力を発揮するために有効なスポーツ心理学技法として知られており、活用している選手も多くおられることと思います。ですが、試技とルーティンの優先順位が逆転してしまってはいけません。ご質問いただいた方の場合は、時間オーバーにならないようなルーティンに変える必要がありそうです。
ルーティンは試技の成功率を上げるために行う準備動作と言えますが、ルーティンに時間がかかってしまうということは、試技のための心の準備に時間がかかっているのかもしれません。
日頃から本番を想定したトレーニングをする中で、競技会当日の朝には「どんな結果でも受け入れる」という気持ちを準備できることが理想です。結果を恐れず受け入れる覚悟を整えておくことで、ルーティンを短くしても試技に臨めるようになる可能性が高まるのではないでしょうか。また普段、時間のある時に「自分にとって競技はどんな意味を持っているのだろうか」「なぜ自分は競技をするのだろうか」という根本的な部分について考えを巡らせてみることも、迷いのない状態で本番に臨むための役に立つかもしれません。
ルーティンは、その動作自体よりも、その最中に何を考えるかが大切です。「失敗したらどうしよう」など未来に起こる結果の心配はせずに、「自分がとてもよく弾むゴムボールになって、地面からの反発で高く跳ね上がるイメージ」や「野生のヒョウが軽やかに舞い上がるイメージ」など、成功率を高めるための自分なりのイメージをシンプルに頭に浮かべながらルーティンをすることも大切です。
ルーティンをはじめとする心理的技法は、上手に活用すれば競技生活をより充実させてくれるかもしれません。ひとつの型にとらわれず、ぜひ柔軟な活用を試みてみてください。(2020.9.29)
- 目指していた大会がなくなりモチベーションが一気に落ちてしまいました。就職も決まらずどうしていいかわかりません。練習する気も起きません。何か良い方法がありませんでしょうか。
- 新型コロナウイルスの影響で、今シーズン数多くの大会が中止となってしまいました。昨年の冬頃までは誰も予想できなかった事態です。また、企業も経営に大きな影響を受け、就職/採用活動も前例のないような不安定な状況に見舞われています。
ご質問にいただいた通り、とても受け止め難いことが現実に起きていますので、大きく落胆したり、やり場のない怒りを覚えたり、やる気がなくなったり、何をして良いか分からなくなったりすることは、本当に自然な感情だと思います。
まずはそのような感情が湧いてくることを否定せず、できれば似た状況にある仲間と話をして共有することが助けになると思います。言葉にすることで思いが外に出て、気持ちの整理が進むことがあります。
次に、少し余裕が出てきたら、今回のことで失ったものと、失っていないものを紙に書き出してみるのも良いかもしれません。
目指していた最終学年の大会を失ってしまったことは、これ以上ないくらい、つらく苦しいことだと思います。一方で失っていないものもあることに気づくことができると、意識を未来に向けることができるのではないでしょうか。これまで努力を重ねてきた日々や競技に注いできた思いや経験、一緒に過ごしてきた仲間との絆は、失われてはいないと思います。また、「競技を純粋に楽しみたい」「もっと速く走りたい!」という気持ちや、ご自身の健康が失われていなければ、違った環境や目標で競技を楽しむチャンスを見つけられるかもしれません。
現在のようにどうしてよいか分からなくなった時、自分の価値観やライフスタイルを見つめ直すことで道が開けることがあります。「自分はそもそもどんなことが好きで、どんなことに夢中になるのだろう」「これからどういう生活を送っていきたいのだろう」など、あらためて自分自身と向き合い理解を深めることで、霧に覆われた視界が晴れ、先に進むためのヒントが見つかることがあります。
大変な状況だと思いますが、競技を通じて培ってきた力が助けになってくれると信じています。
もし、落ち込みがあまりに長期間続いたり、何週間も眠れなくなってしまうようでしたら、精神科医療機関にご相談されることも検討してみてください。ご家族や仲間には話しにくいことも、第三者である専門家のほうがかえって伝えやすい部分もあると思います。(2020.6.14)
- 病院でうつ病と診断されてしまいました。先生は自分の好きなようにすれば、と言われましたがうつ病になると記録が伸びないものなのでしょうか。競技を続けるのはやめた方がいいでしょうか。
- 大変おつらい状況と思います。うつ病に限りませんが、体調が優れない時期は記録も伸びにくいかもしれません。ですが、うつ病と診断されたからといって一概に競技をやめたほうが良いということはないと思います。
競技者に気分の落ち込みが続くことは、うつ病に限らず様々な理由で起こると思います。一人で悩まず状況にあった対応をしていくことが大切ですので、今回病院を受診されたことはとても良い判断だったと思います。
うつ病の場合は、一般的にしっかり休んでエネルギーを回復する時期と、十分にエネルギーを蓄えてから徐々に活動を再開していく時期とがあります。まずはしっかり休んで、元気が戻ってきてから、競技を続けるかどうか、落ち着いて考えていただくのが良いと思います。 - 練習後、スーパーに行くと必ず余計なもの、例えばお菓子などを買い込み、帰ってすぐに食べてしまいます。嘔吐はしませんが、体重が増える一方です。これは摂食障害なのでしょうか。練習は1日10-20kmほど走行しています。
- ご質問内容だけでの診断はできませんが、食べることがコントロールできず、困っておられる状況が伝わってきます。アスリートにとって食事は非常に重要ですが、様々な理由からコントロールがうまくいかなくなることがあります。
①練習後、自然な空腹感によってつい余分な食べ物を買ってしまう。
②心理的ストレスを発散するために無茶食いの習慣がついてしまう。
ご自身は、どちらに近いと感じるでしょうか?
①の場合、空腹感が強まるタイミングを見越して、計画的に補食を摂る方法も良いかもしれません。アスリートの場合、食事を食欲まかせにしてしまうと栄養の過不足が生じやすくなります。一日に必要な栄養を計画的に摂る習慣を身につけましょう。
②のように心理的ストレスによって衝動的に食べてしまう場合は、ストレスを緩和するほかの方法を見つけることに挑戦してみてはいかがでしょうか。小さな事でも良いので、自分が心地よくリフレッシュできる手段をできるだけたくさんメモに書き出してみましょう。その中から、「今日はこれとこれ」と選んで意識的に回復を図るのも良い方法です。音楽を聴いたり、好きな匂いの入浴剤を入れてお風呂に入ったり、読書や雑誌を見たり、趣味の時間を持つなど、自分で自分の機嫌を良くするようにして良いコンディションを作っていくことも大切です。また、誰かに話を聞いてもらうことも効果的なストレス発散手段になります。家族や先輩など身近な相手に少しでも話を聞いてもらうことが大きな助けになるかもしれません。 - 走るのが嫌になって、辞めたいけど辞められず、気持ちが切れてしまっています。どうすれば気持ちが元に戻るでしょうか?
- 辞めたいけど辞められない状況とのこと、とてもつらい状況にあることと思います。そのような状況で無理に競技を続けることは健康的とは言えませんし、心身の不調にもつながるかもしれません。
陸上競技は誰かに強制されて取り組むものではありません。無理に気持ちを戻そうとしなくても良いのではないでしょうか。
多くのアスリートにおいて、自分がなぜ競技に取り組むのかを考えるタイミングが何度か訪れます。自分はなぜ走るのか、自分の心と向き合って考えてみてはいかがでしょうか。
そしてまた走りたいと思えたら、その時に走り始めてはいかがでしょうか。
あなたから、親、友人、先生などにじっくりと話を聞いてもらいましょう。なぜ辞めたくなったのか、気持ちが切れたのか、の原因を見つけることも成長していくうえで大切なことです。
※ 特にジュニア世代の競技現場では、周囲が気づかないうちに本人に競技を強いてしまっている状況が生じることがあります。そのような状況になっていないか、周囲の大人が注意を払っていくことも大切だと思われます。 - ストレスがたまると過食してしまうのですが、避ける方法はありますか?
-
ストレスへの対処法が、いまは過食になっているのですね。過食をしている時だけは嫌なことを忘れられても、あとでつらくなってしまう状況があるのだろうとご質問から想像します。

簡単ではないかもしれませんが、過食以外のストレス対処法をなるべくたくさん見つけていけると良いかもしれません。誰かに話を聞いてもらったり、自分の好きな CD を聴く、ゆっくりハーブティーをいれる、お風呂の中で雑誌を読む、など、ささやかな事でもいくつか自分なりの方法を持っておくと、つらい時の助けになります。また、誰かと連絡を取ったり、話を聞いてもらうことで、自分の考えやいろいろなストレスを整理することができる場合もあります。一人で悩まず、まずは身近な人に相談してみましょう。また、精神科医や心療内科医、臨床心理士などの専門家を利用することが助けになるかもしれません。 - 体重が増えるのが嫌で、炭水化物を食べるのが怖くなり、ほとんど炭水化物を食べなくなりました。そのせいか生理が 1 年程きておらず、不安になっています。食べないといけないのはわかっていますが、太るという恐怖が強い為、吐いてしまうこともあります。普通にご飯を食べたいです。でも太りたくないです。どうしたら良いでしょうか。
- 月経が 1 年も止まっているということは、エネルギー不足の状態が続いている可能性が高いと思われます。太りたくないこともとてもよくわかりますが、栄養が足りない状態で競技を続けることは危険ですし、良い成績も望めません。順番としては、太らないようにすることよりも、しっかり食べて健康でいることが大切です。炭水化物も三食欠かさず摂るようにしましょう。…とはいえ、わかっていても食べられない、吐いてしまうつらい状況なのだと思います。一人で乗り越えるのは難しい場合もあります。勇気がいると思いますが、家族やチームスタッフ、身近な人に相談してみましょう。また、精神科医や心療内科医、臨床心理士などの専門家をぜひ利用してみてください。きっと力になってくれることと思います。
- 故障による長期離脱をして、その間に体重が大幅に増えてしまいました。指導者から痩せれば走れるようになると言われますが、それがストレスとなり走ることが楽しくなくなりつつあります。 シーズンに入って結果を残したい気持ちはありますが今の状況で何をすべきなのか、どうしたらいいのか分かりません。
- 故障をして走れなくなると、体重のコントロールが難しくなることがあると思います。いつもと同じように食べると体重が増えてしまう場合もありますが、過度に食事量を制限すると走れないストレスと食べられないストレスが重なり、摂食障害を起こしてしまうことがあります。
走れない時期はつらいと思いますが、以下の STEP1→3のように、その時期ごとに優先すべきことを意識して回復に取り組んでみてはいかがでしょうか。
〔STEP1〕この時期は故障の治療に専念しつつ、復帰後のレベルアップにつながるような故障箇所以外の補強トレーニングに取り組んでみるのも良いかもしれません。
〔STEP2〕故障が治癒してきたこの時期には、無理のないペースで体重調整や体力回復に取り組みましょう。以前よりも体重がある状態でハードトレ―ニングを行うと新たな故障を招くことがあるため、バイクやプールでのトレーニングなど接地の衝撃を避けられるエクササイズを活用することも良いかもしれません。
〔STEP3〕順調にコンディションが戻ってくれば本格的なトレーニングが再開できます。
故障が再発しないような練習計画を考えて取り組んでいきましょう。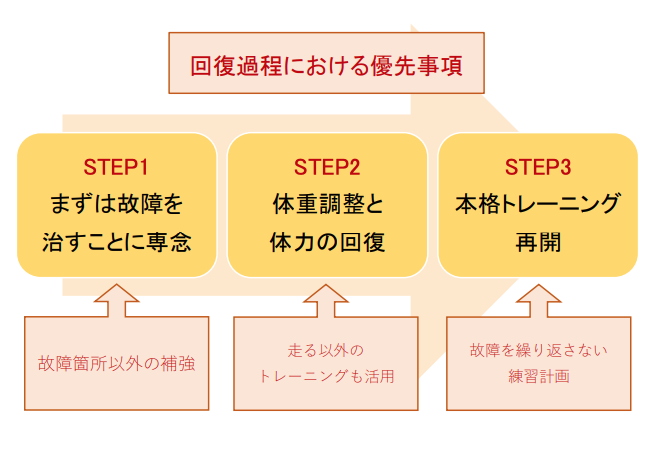
サプリメント・ドーピング
- 耳の疾患でむくみを取る作用のある漢方薬「柴苓湯」を処方されました。薬剤師と相談し、代謝速度を考慮すると、大会の数日前には服用を止めれば良さそうであるとの結論になったのですが、むくみを取る作用があるということは、常時禁止の”利尿薬”に該当しないのか疑問に思いました。「柴苓湯」や「カフェイン」のように利尿作用があっても利尿薬として提示されている成分を含まない場合は利尿薬にはならないのでしょうか?
-
まず、漢方薬の原料である生薬の成分は大変複雑であるため、それぞれの生薬の成分が禁止物質にあたるかどうかを特定するのは困難ですので、アンチ・ドーピングの観点からは、100%安全な漢方薬は存在しません。生薬について治療使用特例(TUE)申請をしても、審査は通らず、TUEは付与されません。したがって、ドーピング検査を受ける可能性があるアスリートは、漢方薬をはじめとした生薬を含む医薬品や健康食品の摂取は、極力避けた方が良いので、漢方薬以外で、禁止物質を含まない薬物を処方してもらうようにしましょう。
次に”利尿薬”に関してですが、”利尿薬”とは、腎臓の働きを高め、体内の余分な水分や塩分を排泄させることで、尿の排出を促す薬剤のことです。”利尿薬”は禁止物質の排泄を促すことで、他の禁止薬物の検出を隠す目的や、体重別の種目などで減量目的で使用されることがあるため、世界アンチ・ドーピング機構は”利尿薬”の使用を厳しく制限しており、現行の禁止表国際基準でも常時禁止されています。臨床においては、主に高血圧や浮腫(むくみ)、心不全、腎疾患などの治療のため、チアジド系利尿薬、ループ利尿薬、カリウム保持性利尿薬、炭酸脱水素酵素阻害薬などの利尿薬が用いられることがありますが、それらの使用は禁止されることが禁止表にも明記されています。
「柴苓湯」には、利尿作用があるとされ、浮腫に対して使用されることがありますが、「柴苓湯」は複数の生薬から合成された漢方薬であり、禁止表国際基準の利尿薬の箇所に例示はされていませんが、例示の有無に関わらず、基本的にすべての利尿薬と隠蔽薬は禁止されるため、漢方薬であることも踏まえると、ドーピング検査を受ける可能性がある場合には、使用を避けた方が望ましいと思われます。
「カフェイン」にはスポーツパフォーマンス向上効果や利尿作用があり、2004年以前は一定濃度を超えた場合に違反が認定されていましたが、日常的に摂取する嗜好品等にも含有されることなどを理由に、現在では監視プログラムの対象として扱われています。よって、現行のルールでは、カフェインの摂取でアンチ・ドーピング規則違反となることはありません。
(2024.12.26)
- 息子が慢性疲労に悩まされており、内科を受診したところ、医師から「にんにく注射」を提案されました。アンチ・ドーピングのルールでは、静脈注射は100ml以内であれば違反にならないとのことでしたが、問題ありませんでしょうか?また、医師の診断の元、必要であれば問題ないという文面もありましたが、今回のように医師から自由診療の「にんにく注射」を提案された場合は、医師の診断の元という解釈でもよろしいのでしょうか?
-
「にんにく注射」の主成分はビタミンB群ですが、ビタミンB群の静脈内投与が慢性疲労に有効であるという科学的根拠(エビデンス)は乏しいため、疲労に対しての「にんにく注射」は、保険が効かない自由診療の扱いとなっています。したがって、たとえ医師からの推奨であったとしても、医学的に有効性の根拠の乏しい自由診療に対して、治療使用特例(TUE)が付与される可能性は極めて低く、まずは注射以外の代替の治療手段がないか、ご相談してみてはいかがでしょうか?また、慢性疲労の原因として、貧血やオーバートレーニングなどが鑑別として上がりますので、原因が十分に調べられていないようであれば、注射を受ける前に、スポーツドクターの診療を受けることも検討してみる価値はあるかと思います。結果的に、医師と患者、お互いの合意の上で、「にんにく注射」を受けることになったとしても、上記の理由から、12時間あたり計100mlを超えないよう、ルールの範囲内で実施いただく方が良いでしょう。また、「にんにく注射」という名称であっても、ビタミンB群以外の成分が含有されているケースもありますので、注射の中身もしっかり確認すべきです。
(2024.12.26)
- サプリメントによる健康被害が報じられていますが、サプリに含まれる未知の物質でアンチ・ドーピング規則違反になることはありますか?
-
日本ではサプリメントの含有成分を全て表示する義務がないため、商品ラベルに記載されていない禁止物質を含んでいる可能性がありますし、製造過程で禁止物質がコンタミネーション(混入)する場合もあります。実際に、日本国内でも、サプリメント摂取によるアンチ・ドーピング規則違反の事例が多数発生しています。
2022年に発表されたサプリメント汚染に関するレビュー論文では、3,132のサプリメント製品のうち、約3割に相当する875製品に、アナボリックステロイドやシブトラミンなど、ラベルに未表示の禁止物質が混入していることが報告されており(Nutrients. 2017 Oct 4;9(10))、海外製のサプリメントには特に注意が必要です。米国アンチ・ドーピング機構(United States Anti-Doping Agency: USADA)は、過去に禁止物質が検出された製品の情報について、Supplement Connect High Risk Listとして公開しています(https://www.usada.org/athletes/substances/supplement-connect/high-risk-list/)ので、ご参照ください。
スポーツ栄養の基本は食事であり、安易なサプリメントの使用は推奨されませんが、やむを得ず、サプリメントを使用する場合にも、その必要性、有効性、安全性をしっかりと確認し、検討するようにしましょう。摂取したものに対する責任は、競技者が全て負うこととなります。使用したサプリメントの一部を、パッケージとともに残しておき、万が一、違反が疑われる結果が出てしまった際に分析できるように準備しておきましょう。
日本陸連医事委員会では、「サプリメント摂取の基本8か条(https://www.jaaf.or.jp/files/upload/201909/27_150433.pdf)」を策定していますので、ご参照ください。(2024.9.19)
100mlを超える注射はアンチ・ドーピング規則違反とのことですが、100mlの生理食塩水に1mlの薬剤を入れると101mlになります。これもアンチ・ドーピング規則違反になりますか?その場合、入れる量を点滴から抜くべきなのでしょうか。教えてください
-
現行のルールでは、静脈内注入(点滴)や静脈注射で、12時間あたり計100mlを超える場合に“禁止方法”とされていますが、「入院設備を有する医療機関での治療およびその受診過程、外科手術、または臨床検査のそれぞれの過程において正当に受ける場合は除く」との記載がありますので、“入院設備のある”医療機関において、“医学的に正当な理由”で実施される点滴は禁止されませんし、TUE申請も不要です。
一方で、入院設備のない医療機関において、12時間あたり計100mlを超える点滴を受ける場合には、TUE申請が必要となります。今回のケースが、医学的に正当な理由での点滴であったとしても、入院設備のない医療機関であれば、(12時間以内に)投与量が100ml以上となる点滴を実施する場合には、TUE申請が必要となります。その場合は、合計量で100mlを超えないよう、生理食塩水の量を減らすなどして、点滴量を調整しましょう。
TUE申請が必要か否かは、競技者のカテゴリーによって異なりますので、TUE申請の対象や申請手続きなどについては、JADAウェブサイトで最新の情報を確認して下さい。https://www.realchampion.jp/what/health/tue/(2024.9.19)
- 息子が1型糖尿病のためインスリンを使うので、治療使用特例(TUE)を申請する予定ですが、TUEは定期的に更新が必要と聞きました。1型糖尿病はずっとインスリンの投与が必要なのに、なぜ毎年のように診断書を書いてもらわないといけないのでしょうか?
-
1型糖尿病は、現時点では完治しない疾病であり、一生涯、インスリン治療が必要です。インスリンには筋肉増強効果があり、ドーピングの禁止物質に指定されているため、1型糖尿病のアスリートが、治療目的であっても、インスリンを使用する場合にはTUE申請が必要です。
TUEの承認を得るためには、以下の4つの条件を全て満たしていなければなりません。
- 適切な臨床的証拠にもとづく診断であること
※ 糖尿病でインスリンを申請する際には、糖尿病の発症年齢、治療開始時期、血糖値・HbA1c等の検査結果など、病歴の詳細や臨床データの提出が求められます。(https://www.realchampion.jp/resources/entry_img/check-tounyoubyou_ver202302.pdf) - 使用しても、健康を取り戻す以上に競技力を向上させる効果を生まないこと
- 禁止物質・方法が該当疾患に対する適応治療であり、他に代えられる治療方法がないこと
- ドーピングの副作用に対する治療ではないこと
原則、アンチ・ドーピング規則上、TUEは“禁止される物質と方法を治療目的で使用していること”を認める審査であるため、むやみに長期間の治療を認めることが目的ではなく、投与される禁止物質、投与量、投与経路、投与頻度、治療期間を総合的に判断し、“一定期間”許可されるものです。
通常、適切な臨床的証拠にもとづいて診断されている1型糖尿病であれば、インスリンに対するTUEが付与されるものと思われますが、たとえ生涯インスリン治療が必要であったとしても、病態の変化等によって、使用するインスリンの種類や必要量も変化することが考えられますし、競技生活の中で、競技レベル、アスリートカテゴリーも変化する可能性があります。したがって、無期限で付与されることはなく、一定期間の承認となり、その都度、更新が必要となります。参考までに、世界アンチ・ドーピング機構TUE Physician Guidelines (https://www.wada-ama.org/sites/default/files/2023-12/tue_physician_guidelines_diabetes_mellitus_-_version_5.1_-_october_2023.pdf)によりますと、1型糖尿病に対するTUEの承認期間は、最長10年間認められる場合がありますが、その間にも、臨床経過等について、医師による文書での報告が必要となるようですので、担当医ともよくご相談ください。
(2024.4.23)
- 適切な臨床的証拠にもとづく診断であること
- 日本選手権にエントリーしましたが怪我のため出場できませんでした。扱いとしては国内レベルアスリートになると思いますが、一旦、国内レベルアスリートになると、レクリエーションアスリートには戻れないのでしょうか?日本選手権エントリー資格を失えば戻るのでしょうか?
-
「国内レベルアスリート」は、日本アンチ・ドーピング規程で以下の通り定義されています。
以下のいずれかに該当する、国際レベルの競技者ではない競技者
- JADAによって登録検査対象者リスト又は検査対象者リストに登録された競技者
- JADAが別途指定する対象競技の”国内最高レベルの競技会”において競技する競技者
第107回日本陸上競技選手権は、2023年度”国内最高レベルの競技会”としてJADAが指定していますので、参加するアスリートは、「国内レベルアスリート」となります。したがって、治療使用特例(TUE)を申請する場合は、JADAに大会の30日前までに申請する必要があり、大会に参加する前であっても国内レベルアスリートとして行動する必要があります。
ただし、今回のように、何かしらの理由で大会に不参加となり、競技していない場合には、「国内レベルアスリート」には該当しませんので、質問者様のケースでは、”国内レベルアスリートには該当しない”、ということになります。
もし仮に、質問者様が大会に参加して、「国内レベルアスリート」となった場合には、大会が終了した時点(当該大会で検査対象になった場合は検体採取手続きの終了した時点)で、「国内レベルアスリート」ではなくなりますが、国内最高レベルの競技会で競技を行ってから5年間以内のアスリートは、レクリエーション競技者には該当しませんので、「国際レベルでも国内レベルでもなく、かつレクリエーション競技者でもない競技者」という位置付けとなり、柔軟な対応の適用はありませんので、ご注意ください。
https://www.realchampion.jp/who/category.htmlアスリート・カテゴリーについては、その適用されるルールも含め確認できる「アスリート・カテゴリーチェッカー」というコンテンツがございますので、自分自身のカテゴリーについて、しっかりと確認してください。
https://www.realchampion.jp/checker_category/国内最高レベルの競技会に参加されるレベルの競技者は、今後もさまざまな競技会において、ドーピング検査の対象となる可能性があります。これからも、アンチ・ドーピングには細心の注意を払い、行動されるようにしてください。
(2023.12.25)
- 子供が全国高校総体出場(インターハイ)出場を決めました。運動誘発喘息があり、吸入薬(レルベア、サルタノール)、モンテルカストが手放せません。あまりにも酷い発作が出てしまうときはプレドニンを服用することもあります。全国大会になるとドーピング検査対象者になることもあるそうなのですが、事前に診断書は必要になるのでしょうか?
-
喘息の治療では、気管支を拡張させる「ベータ2作用薬」と呼ばれる薬が使用されます。「ベータ2作用薬」は、ドーピングの禁止物質に指定されていますが、レルベアに含まれるビランテロール、サルタノールに含まれるサルブタモールは、定められた上限量を超えずに吸入で用いる場合に限り、使用することが認められています。また、モンテルカストはドーピング禁止物質ではないので使用可能です。これらの薬剤を使用する際に、競技会や日本陸連へ診断書の提出は不要ですが、禁止されている物質を使用せざるを得ない場合には、TUE(治療使用特例)申請を必要とします。
プレドニン(プレドニゾロン)は、「糖質コルチコイド」に該当しますので、現行のルールでは、競技会時における注射使用、経口使用(口腔粘膜を含む)、経直腸使用のすべてが禁止されています。したがって、体内にプレドニゾロンの成分が残っている状態で競技会ドーピング検査を受けた場合には、アンチ・ドーピング規則違反が疑われる結果となってしまう可能性があります。薬物の代謝には個人差がありますが、世界アンチ・ドーピング機構は、プレドニゾロンを経口使用した場合のウォッシュアウト期間(薬物がほぼ全て体外に排出されるまでの期間)を3日としていますので、競技会中もしくは競技会前の時点で、プレドニゾロンを内服していた場合、ドーピング検査を受けると”陽性”になる恐れがあります。
その場合、事前にTUE申請が必要か否かは、世界アンチ・ドーピング規程が定めるアスリート・カテゴリーによって決まります(https://www.playtruejapan.org/athlete/athlete_category.html)。
国際レベルもしくは国内レベルのアスリートでは、禁止物質・禁止方法の使用が必要な都度、事前にTUE申請をすることが原則ですが、今回の質問者様のお子様は、高校生で、インターハイへの出場とのことですので、“レクリエーションアスリート”に該当します(ご自身でもご確認ください)。“レクリエーションアスリート”の場合には、ドーピング検査で禁止物質が検出されても、アンチ・ドーピング機関から連絡を受けたあと、必要に応じ、TUE申請を行うことが可能です。
ただし、高校生であっても、インターハイ以外に、「国内最高レベルの競技会(https://www.playtruejapan.org/code/tue.html)」に参加する場合には、”国内レベルアスリート”とみなされ、事前にTUE申請が必要となりますので、該当する競技会に参加する際には、速やかにTUE申請を検討することをお勧めします。TUE申請の際には、医師による診断を裏付ける資料の提出が必要ですので、主治医にTUE申請書類の作成を依頼してください。日本アンチ・ドーピング機構HPに書式があり、また作成方法の例も示されています(https://www.playtruejapan.org/medical-staff/request/tue_flow.html)。TUE申請についてご不明の点がございましたら医事委員会までご連絡ください。
(2023.9.14)
- “国内レベルの競技者”です。治療使用特例(TUE)申請が必要な薬剤を処方されて、服用を続けていますが、今まで申請したことはありません。今回、事前申請が必要とされる大会への出場が2週間前に決まりました。陸連では35日前までに日本陸連に申請書を送付することが求められています。競技会までにTUEが認められていないとアンチドーピング規則違反が問われますでしょうか?競技会への出場は諦めるべきでしょうか?
-
世界アンチ・ドーピング規程では、競技レベルによるカテゴリーを定義をしており、カテゴリーによって、TUE申請の手続き(TUE申請等)が異なります。”国内レベルアスリート”とは、日本アンチ・ドーピング機構(JADA)によって登録検査対象者リスト(RTP)/検査対象者リスト(TP)に登録されたアスリート、または、国内最高レベルの競技会に参加するアスリートを指します。
“国内レベルアスリート”は、治療目的で禁止物質・禁止方法の使用が必要な場合、その使用前にJADAの窓口に申請をして、TUEを取得することが原則ですが、緊急治療や救急症状の治療のため、禁止物質や禁止方法を使用した場合などでは、さかのぼって、遡及的TUE申請をすることが認められています。ただし、事前申請であっても、遡及的申請であっても、以下の4つの条件を全て満たしていなければ、TUEは付与されません。- 適切な臨床的証拠にもとづく診断であること
- 使用しても、健康を取り戻す以上に競技力を向上させる効果を生まないこと
- 禁止物質・方法が該当疾患に対する適応治療であり、他に代えられる治療方法がないこと
- ドーピングの副作用に対する治療ではないこと
ご質問のケースでは、治療目的で、以前から禁止物質の服用を継続している状況のようですので、“国内レベルアスリート”であれば、本来は、禁止物質を使用する前に事前申請するか、緊急性があったのであれば、治療開始後に速やかに遡及的申請をして、競技会前にTUE取得しておく必要があったものと思われます。
今回の状況では、出場が決まった段階で、出場予定の競技会日程を記載して、遡及的申請をすることが望ましいですが、TUE申請が付与されるか否かは、提出された医療情報をもとに、JADAのTUE委員会が判断します。競技会までにTUEが付与されなければ、アンチ・ドーピング規則違反となるリスクはゼロではありません。このような場合、日本陸連医事委員会に可及的速やかに連絡し、アンチ・ドーピングに精通した医師に相談しましょう。
なお、“レクリエーションアスリート”の場合には、ドーピング検査で禁止物質が検出されても、アンチ・ドーピング機関から連絡を受けたあと、必要に応じ、TUE申請を行うことが可能です。
ただし、「国内最高レベルの競技会(https://www.playtruejapan.org/code/tue.html)」に参加する場合には、”国内レベルアスリート”とみなされ、事前にTUE申請が必要となりますので、該当する競技会に参加登録した時点で、速やかにTUE申請を検討することをお勧めします。(2023.8.1)
- 50代の男性です。数年前に、男性更年期障害の治療のため、成分としてテストステロンを含む市販薬を購入し、数回使用しましたが、現在は使用していません。最近、マスターズ陸上に興味を持ち、トレーニングを始めたのですが、過去のテストステロン使用歴は、アンチ・ドーピング規則違反になりますか?
- 世界アンチ・ドーピング規程では、アンチ・ドーピング規則違反として、以下の11個の項目が定義されています。
<11のアンチ・ドーピング規則違反>
- 採取した尿や血液に禁止物質が存在すること
- 禁止物質・禁止方法の使用または使用を企てること
- ドーピング検査を拒否または避けること
- ドーピング・コントロールを妨害または妨害しようとすること
(※ドーピング・コントロールとは、ドーピング検査の一連の流れのことを指します) - 居場所情報関連の義務を果たさないこと
(※あらかじめ指定されたアスリートは、自身の居場所情報を専用のシステムを通して提出、更新する必要があります) - 正当な理由なく禁止物質・禁止方法を持っていること
- 禁止物質・禁止方法を不正に取引し、入手しようとすること
- アスリートに対して禁止物質・禁止方法を使用または使用を企てること
- アンチ・ドーピング規則違反を手伝い、促し、共謀し、関与する、または関与を企てること
- アンチ・ドーピング規則違反に関与していた人とスポーツの場で関係を持つこと
- ドーピングに関する通報者を阻止したり、通報に対して報復すること
(※「報復」とは通報する本人、その家族、友人の身体、精神、経済的利益を脅かす行為)
テストステロンの低下を伴う男性更年期症状では、治療として、テストステロンの補充療法が実施される場合がありますが、テストステロンは、禁止表国際基準の「S1. 蛋白同化薬」に該当するため、常に禁止される物質です。ただし、テストステロン含有の市販薬を最後に服薬したのが数年前であれば、現在、その薬の成分が体内に残っているとは考えにくいですので、それ以降の使用歴がないのであれば、今後、仮に検査対象となったとしても、アンチ・ドーピング規則違反には該当しないものと思われます。マスターズの大会でも、ドーピング検査は実施されますので、ドーピング検査を受ける可能性がある場合には、禁止物質を含む薬剤は使わないように気をつけましょう。(2022.11.14)
- 薄毛治療はアンチ・ドーピング規則違反になりますか?
- 男性型脱毛症(Androgenetic Alopecia; AGA)の治療薬には、内服薬と外用薬があります。内服薬としては、フィナステリド(商品名:プロペシア)、デュタステリド(商品名:ザガーロ)が厚生労働省から承認を受けており、外用薬としては、ミノキシジルの有効性が示されています。ミノキシジルの内服薬は、個人輸入などにより、一部医療機関などで処方されている場合がありますが、肝機能障害などの副作用の報告もあり、有効性・安全性が確立されていないため、国内未承認ですので、内服での使用は推奨されていません。
上記薬剤は、いずれも禁止物質を含んでいないため、TUE申請は不要です。フィナステリドは以前は隠蔽薬として禁止物質に該当しましたが、2009年以降は禁止表から除外されています。一方で、市販の外用育毛剤の中には、禁止物質であるテストステロンが含まれていることがあります。実際に、日本国内でも、テストステロンを含む外用育毛剤によるアンチ・ドーピング規則違反の事例も報告されていますので、十分に注意してください。
AGAとは異なりますが、円形脱毛症の治療として、糖質コルチコイドの局所注射を実施することがあります。2022年1月以降、糖質コルチコイドのすべての注射経路が競技会(時)において禁止されていますので、競技会(時)に使用する場合には、TUE申請が必要となりますのでご注意ください。また、競技会外で糖質コルチコイドを使用した場合には、投与した時点から競技会の開始時点までに、最低限のウォッシュアウト期間(体内に吸収された薬物がほぼ全て体外に排出されるまでの期間)を遵守しなければなりません。世界アンチ・ドーピング機構は、糖質コルチコイドのウォッシュアウト期間の目安を以下のように示していますので、参考のうえ、必要に応じてTUE申請をご検討ください。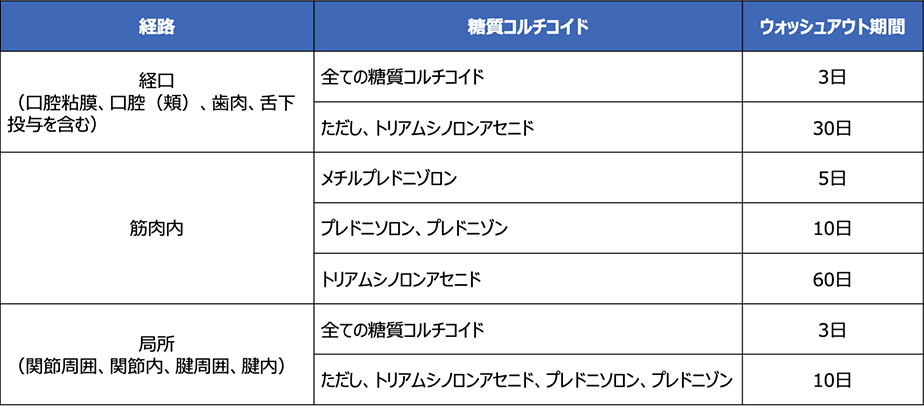
(ただし、薬物代謝には個人差があるため、上記のウォッシュアウト期間は、薬物が完全に排出されることを保証するものではありません。)(2022.3.22)
- 今まで使っていた口内炎用の軟膏を使うとアンチ・ドーピング規則違反になるかもと聞きました。一切使えないのでしょうか?
- 口内炎治療薬の多くには、糖質コルチコイドの成分が含まれています。2022年3月、世界アンチ・ドーピング機構より、糖質コルチコイドの「口腔内局所使用」は、経口使用に該当し、競技会(時)に禁止されることが通達されました。「口腔内局所使用」の例として、口腔軟膏、口腔内局所貼付剤などがあります。糖質コルチコイドの口腔軟膏や口腔内局所貼付剤は、口内炎や口唇炎の治療目的で処方されることがあるほか、薬局やドラッグストア、インターネットなどでも購入可能となっていますので、ドーピング検査を受ける可能性のあるアスリートでは、少なくとも競技会の1ヶ月前からは、該当する薬剤(例:アフタッチ、ケナログ、オルテクサーなど)を使用しないように注意しましょう。
2022年1月1日から発効している2022年以降の禁止表では、糖質コルチコイドの経口使用には、「口腔粘膜(口腔内(頬)、歯肉内、舌下等)への使用」が含まれることが明記されています。
また、2022年以降禁止表では、関節注射などの局所注射を含む、全ての注射経路での糖質コルチコイドの投与が、競技会時に禁止されていますので、合わせてご注意ください。
体内に吸収された薬物がほぼ全て体外に排出されるまでの期間を、ウォッシュアウト期間と呼びます。競技会外で糖質コルチコイドを使用した場合には、投与した時点から競技会の開始時点までに、最低限のウォッシュアウト期間を遵守しなければなりません。世界アンチ・ドーピング機構は、糖質コルチコイドのウォッシュアウト期間の目安を以下のように示しています。(ただし、薬物代謝には個人差があるため、上記のウォッシュアウト期間は、薬物が完全に排出されることを保証するものではありません。)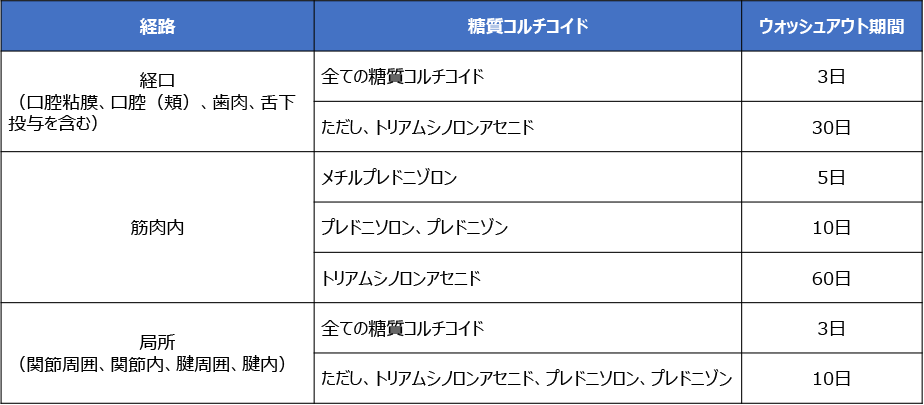
ルール上、競技会外であれば、糖質コルチコイドの口腔軟膏や口腔内局所貼付剤を使用することは可能ですが、例えば、口内炎治療薬として使用されるトリアムシノロンアセトニドの場合、ウォッシュアウト期間が30日と長いため、競技会の1ヶ月前からは使用を控えるようにしましょう。なお、アスリートが治療目的で、競技会時にのみ禁止された物質を、競技会外で使用した場合には、遡及的TUE申請が可能ですので、いざというときに備えて、使用した薬剤の商品名や使用日などを記録しておくことをお勧めします。ただし、TUE申請は医師から処方された薬剤に対するものであり、市販薬はTUE申請の対象外ですのでご注意ください。また、TUE申請の際には、治療の正当性を示す医療情報の提出が必須となりますので、担当医とよくご相談ください。(2022.1.5)
- 指導者からにんにく注射を勧められました。パフォーマンス向上を目的としているような口調でした。その場合は静脈注射ですので、ドーピングになるのではと思います。まだ注射はしてしませんが、どうなのでしょうか?
- 「にんにく注射」の主な成分は、ビタミンB群です。通常、ビタミンB投与の適応となるのは、ビタミンB欠乏症や、妊産婦や消耗性疾患などでビタミンBの需要が増大し、食事からの摂取が不十分な場合、ウェルニッケ脳症、脚気などに限定されます。しっかりと食事が摂れており、ビタミンB欠乏がない場合に、ビタミンBを注射で補充することによって、パフォーマンスが向上するという根拠はありません。また、現行のルールでは、医学的に正当な理由のない、12時間あたり計100mlを超える静脈注射(点滴)は禁止されています。スポーツ栄養およびアンチ・ドーピングの観点から、安易に「にんにく注射」を受けることは、絶対にしないでください。医師の診断の下であれば、ビタミンB群の注射は可能ですが、入院設備のない医療機関で規定量を超える点滴を受ける場合には、TUE申請が必要となりますので、ご注意ください。
(2021.11.5)
- 先日激しい腹痛で、入院設備のある病院を受診したときに、痛み止めとして250mlの点滴を2日間受けました。先輩から大会に出るなら100mlを超える注射をする場合にはTUE申請が必要と言われましたが、TUEを申請しないと違反になるのでしょうか。
- 現行のルールでは、静脈内注入(点滴)や静脈注射で、12時間あたり計100mlを超える場合に“禁止方法”とされていますが、「入院設備を有する医療機関での治療およびその受診過程、外科手術、または臨床検査のそれぞれの過程において正当に受ける場合は除く」との記載がありますので、入院設備のある医療機関において、医学的に正当な理由で実施される点滴は禁止されませんし、TUE申請も不要です。一方で、入院設備のない医療機関において、12時間あたり計100mlを超える点滴を受ける場合には、TUE申請が必要となります。したがって、今回、入院設備のある病院において、担当医が医学的に必要と判断し、禁止物質を含有しない点滴を実施したのであれば、TUE申請は必要ありません。ただし、内服可能な状態であれば、痛み止めは内服薬を使用することが一般的であり、なるべく点滴ではなく、内服で対応いただくよう、日頃から意識しておくことが必要と思われます。点滴が必要な場合にも、自身がドーピング検査を受ける可能性のある対象であることをきちんと医師に申告しましょう。
TUE申請の対象や申請手続きなどについては、JADAのホームページで最新の情報を確認して下さい。 https://www.realchampion.jp/what/health/tue/
通常、TUE申請は事前に申請することが基本ですが、救急症例などでTUEを事前に申請する時間的余裕がない場合には、禁止物質・禁止方法を先に使用した後に、遡って申請することが認められています(遡及的申請)。したがって、上記カテゴリに該当する競技者が、入院設備のない医療機関において、100mlを超える点滴を受けた場合には、遡及的TUE申請が必要となります。ただし、その場合にも、①疾患の治療目的で禁止物質または禁止方法を使用せざるを得ない状況にあること、②治療効果以上に競技力を向上させる恐れがないこと、③禁止表に記載のない他の薬物や方法では治療ができないこと、④ドーピングの副作用に対する治療ではないこと、以上の4条件を全て満たしていなければ、TUEは付与されません。申請したTUEが承認されない場合には、たとえ治療目的であっても、禁止物質・禁止方法を使用することはできず、もし使用してしまえば、アンチ・ドーピング規則違反とみなされてしまうため注意が必要です。(2021.8.24)
- タバコにはいろいろな物質が含まれていると思いますが、なぜドーピングで禁止されないのでしょうか。
- 一般的に、喫煙は、持久力や回復力を低下させますが、タバコに含まれる「ニコチン」には、筋肉増強作用や精神安定作用などがあり、パフォーマンスを向上させる可能性があります。現行のルールでは、ニコチンは禁止物質には指定されていませんが、世界アンチ・ドーピング機構(WADA)は、競技会時のニコチン使用を、“監視プログラム”のリストに掲載しています。“監視プログラム”に含まれている物質は、その時点においては禁止物質ではないため、競技者の検体に含まれていてもアンチ・ドーピング規則違反にはなりませんが、使用状況は分析機関からWADAに定期的に報告されており、ドーピング目的に濫用されている事実が立証された場合には、監視プログラムに掲載されていた物質が禁止物質に改めて指定されることがあります。
また、タバコにはニコチン以外にも、様々な有害物質が含まれており、がん、呼吸器疾患、虚血性心疾患、脳卒中など、様々な病気のリスクを上昇させるだけでなく、副流煙によって、周囲の人の健康を害する恐れもあります(受動喫煙)。アンチ・ドーピングのみならず、将来の病気を予防するという観点からも、タバコは加熱式・電子式も含め、吸わないように心がけましょう。(2021.5.20)
- 市民ランナーです。TUE事前申請の対象となっている大会にエントリーしています。持病のために使用している薬が使用可能薬のリストにはありますが、リスト上の対象病名と違う病気で処方されています。このような場合、申請が必要なのでしょうか?
- 治療使用特例(Therapeutic Use Exemption:以下TUE)とは、競技者の疾患や障害を適切に治療するために必要な場合に、申請し、承認されれば、禁止物質や禁止方法を”特例”として使用できる制度です。日本スポーツ協会の使用可能薬リストに掲載されている製品であれば、禁止物質を含有していない薬ということになりますので、病名に関係なく使用が可能で、TUE申請も不要です。
治療のために禁止物質や禁止方法を使用せざるを得ない場合に、TUE申請が必要か否かは、競技者のカテゴリーによって異なります。市民ランナーとのことですので、「レクリエーション競技者」のカテゴリーに該当するものと思われます。通常、TUE申請が必要となるのは、競技レベルの高いエリート選手(国際レベルの競技者、国内レベルの競技者)ですが、「レクリエーション競技者」であっても、日本アンチ・ドーピング機構が指定するTUE事前申請大会(https://www.playtruejapan.org/code/tue.html)に参加する場合には、禁止物質・禁止方法を使用する前に、TUE申請が必要となりますのでご注意ください。なお、「レクリエーション競技者」は、世界アンチ・ドーピング規程2021で新設されたカテゴリーです。レクリエーション競技者で、アンチ・ドーピング規則違反となった場合には、制裁が軽くなる可能性がありますが、違反は違反ですので、一般公表され、不利益を蒙ることとなります。アンチ・ドーピング規則違反とならないよう、留意してください。(2021.4.19)
- 中1の息子が1型糖尿病と診断されインスリン治療を始めることになりました。今はまだ大した記録も持っていませんが、将来的にどのタイミングでTUEを申請すれば良いでしょうか。県大会レベルでもTUE申請が必要でしょうか。
- 治療使用特例(Therapeutic Use Exemption:以下TUE)とは、競技者の疾患や障害を適切に治療するために必要な場合に、申請し、承認されれば、禁止物質や禁止方法を”特例”として使用できる制度です。
TUE申請の対象や申請手続きなどについては、JADAのホームページで最新の情報を確認して下さい。 https://www.realchampion.jp/what/health/tue/
インスリンは、膵臓で作られるホルモンで、糖尿病の治療に用いられますが、筋肥大作用があるため、現行のルールでは、常に使用が禁止されています(S4. ホルモン調節薬および代謝調節薬に該当)。1型糖尿病の治療では、インスリン注射が不可欠であり、競技者が上記カテゴリのいずれかに該当する場合には、インスリンに対してのTUE申請が必要となりますので、主治医にTUE申請書類の作成を依頼してください。TUE申請の際には、医師による診断を裏付ける資料の提出が必要です。TUE申請の詳細につきましては、陸連医事委員会にご相談ください。(2021.4.19)
- アスリートは漢方薬の使用は避けた方が良いと聞いていますが、センナも生薬かと思います。便秘に使い、私にはとても効果があるのですが、センナはなぜ使っても良いのでしょうか。
- マメ科の植物である「センナ」には、腸管を刺激する作用があるため、「センナ」や、その薬理成分である「センノシド」は、多くの瀉下薬(下剤、便秘薬)に含有されています。「センナ」の小葉は、生薬としても用いられていますが、「センナ」の成分には禁止物質は含まれていません。医薬品として「センナ」が使用される場合、便秘薬の主成分として、生薬単体が用いられることが多く、複数の生薬を配合して作られる漢方薬とは異なります。例えば、処方薬のアローゼンやプルゼニドの主成分はセンナ、センノシドですが、その添加物も含め、禁止物質の含有がないため、いずれも使用可能です。
一方で、生薬の中には、明らかに禁止物質を成分として含有しているものがあります。例えば、便秘などで使用される防風通聖散や、風邪薬として有名な葛根湯などの成分である麻黄(マオウ)には、禁止物質の興奮薬(S6)に該当する「エフェドリン」や「メチルエフェドリン」が含有されます。また、ベータ2作用薬(S3)の一つである「ヒゲナミン」は、呉茱萸(ゴシュユ)、細辛(サイシン)、丁子(チョウジ)、南天実(ナンテンジツ)、附子(ブシ)などの生薬に由来する化合物ですので、アスリートはそれらの生薬を含む漢方薬の摂取は避ける必要があります。全ての漢方薬に禁止物質が含まれている訳ではありませんが、病院で処方されたり、ドラッグストアなどで市販されている漢方薬は、基本的に複数の生薬を組み合わせて製造されるため、アンチ・ドーピングに関して100%の安全性を確保することが難しいのです。(2021.2.8)
- 潰瘍性大腸炎でペンタサの他にプレドニゾロンを3mg服用で安定しています。マスターズへの出場を考えているのですが、1週間前にプレドニゾロンを中止すればドーピング違反にはならないでしょうか?
- プレドニゾロンは、禁止表国際基準の「S9. 糖質コルチコイド」に該当し、競技会時における注射使用、経口使用(口腔粘膜を含む)、経直腸使用がすべてが禁止されています。したがって、体内にプレドニゾロンの成分が残っている状態でドーピング検査を受けた場合には、アンチ・ドーピング規則違反が疑われる結果となってしまいます。薬物の代謝には個人差がありますが、世界アンチ・ドーピング機構は、プレドニゾロンを経口使用した場合のウォッシュアウト期間(薬物がほぼ全て体外に排出されるまでの期間)を3日としています。ただし主治医に相談せず、自己判断でプレドニゾロンを中止することは絶対にしないで下さい。最善の方法は、糖質コルチコイドをTUE(治療使用特例)申請することです。TUE申請の際には、臨床症状、血液検査所見、内視鏡検査所見など、潰瘍性大腸炎の診断や病態を証明するための医学情報の提出が求められます。糖質コルチコイドの投与量や投与期間も、重症度や臨床経過によって異なりますので、治療のためにプレドニゾロンの継続が必要な場合には、主治医と相談し、TUE申請もご検討ください。原則として、TUEが必要な大会の30日前までに申請しなくてはなりません。TUE申請をして、承認された場合には、治療目的での糖質コルチコイドの使用が可能となりますが、TUEには有効期限がありますのでご注意ください。
(2021.1.1)
- 喘息で発作が起きた時にはメプチンを吸入するよう主治医から言われました。メプチンはドーピングで禁止されているので、治療使用特例(Therapeutic Use Exemption:TUE)の申請書類の記載をお願いしたのですが、よく分からないので書けないと言われてしまいました。こんな時はどうすればよいでしょうか?
- 喘息とは、アレルギーなどによって気道が炎症を起こし、気管支が狭くなる病気です。喘息発作を起こすと、激しく咳込んだり、息を吐くときにヒューヒューしたり(喘鳴:ぜんめい)、息苦しさを感じたりします。喘息の治療では、気管支を拡張させるベータ2作用薬と呼ばれる薬が使用されます。ベータ2作用薬にも様々な種類がありますが、喘息発作の際には、短時間で効果が得られるタイプ(短時間作用型)のベータ2作用薬を吸入します。ベータ2作用薬はドーピングの禁止物質に指定されているため、アスリートが使用する場合にはTUE申請が必要となりますが、現行のルールでは、例外として、以下の4種類のベータ2作用薬であれば、定められた上限量を超えずに吸入で用いる場合に限り、TUE申請をせずに使用することが認められています。
※ 世界アンチ・ドーピング機構 禁止表国際基準より
- 吸入サルブタモール (24 時間で最大 1600μg、いかなる用量から開始しても8時間で600μgを超えないこと)
- 吸入ホルモテロール (24 時間で最大 54μgまで)
- 吸入サルメテロール (24 時間で最大 200μgまで)
- 吸入ビランテロール (24時間で最大25μgまで)
「メプチン」は喘息発作の際に使用される短時間作用型のベータ2作用薬であり、病院でしばしば処方される薬剤ですが、メプチンに含まれるベータ2作用薬である“プロカテロール”は、禁止表で使用が認められていないため、ドーピング検査を受ける可能性のあるアスリートが「メプチン」を使用する際には、事前にTUEを申請し、承認される必要があります。ただし、TUEの取得条件は大変厳しく、「他に代えられる合理的な治療方法がない」場合でなければ、TUEは承認されません。つまり、吸入での使用が許可されているベータ2作用薬があるにもかかわらず、禁止物質である“プロカテロール”を含む「メプチン」を使用する医学的に正当な理由が証明できなければ、TUEを取得することはできないのです。ご質問の文面からは、おそらく「メプチン」でなければならない理由はなく、代替の吸入薬があるものと推測されますので、まずはアンチ・ドーピングに関する知識のある医師に相談し、使用可能なベータ2作用薬を処方してもらうのが良いでしょう。例えば、同じく喘息発作の治療に使われる「サルタノール インヘラー」であれば、含有するベータ2作用薬は、例外として認められている“サルブタモール”です。「サルタノール インヘラー」は、喘息発作の際に、成人では1回2吸入(200μg)しますので、12時間で4回(8吸入)まで、24時間で8回(16吸入)以内の使用あれば、TUEは必要ありません。ただし、ネブライザー使用時には上限を超えてしまう恐れがありますので注意が必要です。上限量を超えて使用する場合にはTUE申請が必要となりますが、規定量内でコントロールできないほど喘息の状態が良くなければ、そもそも競技会参加の是非について再検討すべきです。
なお、主治医がTUE申請について詳しくない場合には、以下の 「アンチ・ドーピングと医療」を参照いただくこともお勧めします。(2021.1.1)
- 歯科補綴物(詰め物や被せ物)および歯科矯正装置を競技時に使用することはアンチ・ドーピング規則違反に該当しますか?
- ドーピングとは、「スポーツにおいて禁止されている物質や方法によって競技能力を高め、意図的に自分だけが優位に立ち、勝利を得ようとする行為」のことです。禁止される物質や方法は、禁止表国際基準に記載されており、現在の禁止表国際基準では、以下の行為が禁止方法とされています。

(2021.1.1)
- これまではJADAの認証マークがついている商品を購入していましたが、JADAマークがなくなると聞きました。詳しく教えてください。
- これまで、日本アンチ・ドーピング機構(以下JADA)は、サプリメント製品の定期的な分析と、生産施設の審査によって、サプリメント製品を認証し、商品の包装に認証マークを貼付するシステムを導入してきました。しかし、JADAは2019年3月31日をもって、サプリメント認証プログラムを終了し、今後はサプリメントの安全性を保証する認証制度ではなく、「スポーツにおけるサプリメントの製品情報公開の枠組みに関するガイドライン」に基づいて、サプリメント摂取によるアンチ・ドーピング規則違反のリスクを減らすための情報を提供する制度へと変更されました。これまでのような認証マークは設けられないそうです。2020年3月31日以降、JADAの認証マークがついた製品はなくなりました。
https://www.playtruejapan.org/topics/2019/000378.html
日本分析センター(JCAC)では、上記のガイドラインに対応したサプリメントの分析サービスを開始し、情報を開示しています。
https://www.jcac.or.jp/soshiki/6/supplements-top.html
https://www.sports-supplement-reference.jp
最近では、その他の民間企業によるサプリメント認証を受けるメーカーも増えてきています。サプリメントを選ぶ際には、それらの認証マークの付いているものを選択することで、ドーピングのリスクを低減することは可能ですが、いずれにせよ100%の安全を保障するものではないことを忘れないようにしましょう。(2021.1.1)
- アトピー性皮膚炎で、飲み薬やステロイド入りの塗り薬が処方されていますが、TUE 申請は必要ですか?
- 「ステロイド」には様々な種類がありますが、アトピー性皮膚炎の治療薬として使用されるステロイド外用薬は、「糖質コルチコイド」という炎症を抑える作用のあるステロイドです。現行のルールでは、「糖質コルチコイド」の注射使用、経口使用(口腔粘膜を含む)、経直腸使用が、競技会時にのみ禁止されていますが、皮膚への外用薬の塗布は禁止されていませんので、ステロイド(糖質コルチコイド)外用薬は TUE 申請なく使用することができます。重症例などで、「糖質コルチコイド」の内服薬を、競技会前や競技会時にやむを得ず使用する場合には、全身投与とみなされますので、その場合には TUE 申請が必要となります。
ただし、事前にTUE申請が必要か否かは、競技者のカテゴリーによって異なりますので、ご自身のカテゴリーをご確認ください。
アトピー性皮膚炎などのアレルギー疾患において、痒み止めとして処方される内服薬も、禁止物質を含んでいる場合があるので注意が必要です。また、アトピー性皮膚炎に対して、漢方薬が処方されるケースもあるようですが、漢方の成分である生薬は、禁止物質を含んでいる場合があります。生薬の成分は大変複雑で、100%の安全は保証できず、漢方薬は TUE 申請もできません。ドーピング検査を受ける可能性のあるアスリートは、漢方薬は使用しないようにしましょう。
なお、TUE 申請には厳しい審査があり、以下の4つの条件を全て満たしていないと承認されません。事前に自分自身がドーピング検査を受ける可能性のあるアスリートであることを伝えた上で、治療目的で禁止物質・禁止方法の使用が検討される際には。主治医とよく相談しましょう。- 使用しないと健康に重要な影響が出る
- 他に代えられる治療方法がない
- 健康を取り戻す以上に競技力を向上させない
- ドーピングの副作用に対する治療ではない
(2021.1.1)
- 認証マークがついたサプリメントは海外製のものでも安心して使用できるのでしょうか?
- 近年では、サプリメントへのドーピング 禁止物質の混入による、アンチ・ドーピング規則違反が多く報告されており、日本人アスリートでも、特に海外製のサプリメントによるドーピング陽性事例が発生しています。これまでは日本アンチ・ドーピング 機構(JADA)が、サプリメント認証業務を行ってきましたが、JADA マークは2020年3月に廃止され、「スポーツにおけるサプリメントの製品情報公開の枠組みに関するガイドライン」に基づいて、サプリメント摂取によるアンチ・ドーピング規則違反のリスクを減らすための情報を提供する制度へと変更されました。日本分析センター(JCAC)では、上記のガイドラインに対応したサプリメントの分析サービスを開始し、情報を開示しています。
https://www.jcac.or.jp/soshiki/6/supplements-top.html
https://www.sports-supplement-reference.jp
また、現在では多くのサプリメントメーカーが、Informed Choice に代表されるような民間の企業からのサプリメント認証を受けるようになっています。認証マークがついている製品は、認証マークがついていない製品よりは安全性が高いですが、100%の安全を保障するものではありません。アンチ・ドーピング規則違反をおかすリスクが低くなるだけです。最終的には自己責任での摂取となることを忘れないようにしましょう。(2021.1.1)
- 禁止物質にあたる「生薬」について教えてください。
- 「生薬(しょうやく)」とは、自然界に存在し、なんらかの薬効を持つとされる植物や動物、鉱物から、有効成分を精製することなく用いられる薬の総称です。生薬は漢方薬の成分として有名ですが、その他にも滋養強壮薬や感冒薬などにも含有されていることがあります。生薬には様々な種類があり、中には明らかに禁止物質を含むものもあります。
禁止物質を含有する生薬例例えば、葛根湯などの成分である“麻黄(マオウ)”には、興奮薬に該当する「エフェドリン」や「メチルエフェドリン」が含有されます。また、ベータ2作用薬の一つである「ヒゲナミン」は、呉茱萸(ゴシュユ)、細辛(サイシン)、丁子(チョウジ)、南天実(ナンテンジツ)、附子(ブシ)などの生薬に由来する化合物であるため、アスリートはそれらの生薬を含む漢方薬や胃腸薬、のど飴などの摂取は避ける必要があります。生薬の成分は大変複雑で、それぞれの成分が禁止物質にあたるかどうかを特定するのは困難ですので、生薬についてTUE申請をしても、審査は受け付けられず、TUEは付与されません。したがって、ドーピング検査を受ける可能性があるアスリートは、漢方薬をはじめとした生薬を含む医薬品や健康食品の摂取は、極力避けた方が良いでしょう。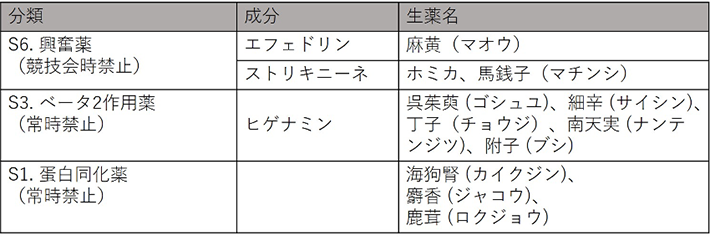
(2020.9.18)
- 不安障害の治療でエチゾラムを服用しています。近々試合があり出場する予定なのですが、当日もその薬を飲んでもドーピング違反にはならないでしょうか?
- 現行のルールでは、エチゾラムは禁止されておりませんので、競技会中もTUE申請なしで使用することができます。ただし、エチゾラムなどの精神安定剤には、服用によって、眠気や脱力感、筋緊張低下などの副作用が生じる場合があるため、スポーツパフォーマンスを低下させる可能性があります。また、長期使用によって依存性が生じる恐れもありますので、必ず医師と相談の上、用量・用法を守って使用するようにしましょう。
(2020.9.18)
- 皮膚科でビタミンCをもらいましたが、薬局で買うビタミンCとどう違うのでしょうか。効果の差はありますか?
- 病院で処方される保険適応のビタミンC製剤は、アスコルビン酸(ビタミンC)とパントテン酸カルシウムが配合された薬です。
“消耗性疾患や妊娠、授乳などでビタミン類の消費が激しく、本来であれば食事から摂取するはずのビタミン類の補給が追いつかない場合”や、“炎症後の色素沈着を改善するため”に使用されます。
一方、市販されているビタミンC製剤は、主に“美肌効果”や“美白効果”などが目的として売られています。処方薬とは異なり、アスコルビン酸(ビタミンC)やパントテン酸カルシウムのほか、肌のターンオーバーを整え、メラニン色素を抑制する【Lシステイン】、肌細胞の再生を促進する【ビタミンB2】、血行を促進し細胞分裂を活性化させる【ビタミンE】などが配合されています。
上記のように、病院で処方されるビタミンC製剤と、市販されているビタミンC製剤は、有効成分の種類とそれぞれの配合量が異なり、本来の使用目的も異なります。ご自身の目的によって、まずは専門医や薬剤師に相談しましょう。
なお、過剰摂取により下痢、吐き気、胃痙攣などの副作用を引き起こす可能性があります。成人における1日の推奨摂取量は、男性で90mg/女性で75mgです。安全な上限量は1日あたり2000mg(成人)とされていますので、食事・薬・サプリメントなど全て含めても上限をこえないようにご注意し、専門医や薬剤師に相談してください。(2020.8.17)
- 内痔核の手術(痔核硬化療法剤)を受ける予定です。その際に局所麻酔としてキシロカインを使用し、手術ではジオン注®(主成:硫酸アルミニウム、タンニン酸)を使用するようです。その後試合は1ヶ月ほどありませんが、これらの薬の使用はドーピング違反にはならないでしょうか? 痔の外用薬についても教えてください。
- 局所麻酔薬のキシロカインやジオン注の成分は禁止物質には該当しませんので、使用可能です。痔の手術に限らず、ドーピング検査を受ける可能性がある選手が手術を受ける際には、使用する全ての薬剤名や投与量を、医師に確認し、記録しておくようにしましょう。痔の外用薬としては、肛門部の炎症を抑えるために、ステロイド(糖質コルチコイド)成分の配合された軟膏や座薬を使用することが多いです。糖質コルチコイドは、禁止表のS9に該当し、競技会(時)の「注射使用、経口使用(口腔粘膜を含む)、経直腸使用」がすべて禁止されています。痔の治療として、ステロイド配合の軟膏を、肛門周囲の患部に塗るだけであれば、TUE(治療使用特例)申請は不要です。ただし、座薬として肛門内に挿入したり、軟膏を肛門内に注入する場合には、「経直腸使用」と見なされるため、ご注意ください。
- クレアチンは有害だと聞いたのですが、摂取しても大丈夫でしょうか?
- これまでに多くの研究によって、クレアチンを摂取することで、筋力が高まり、瞬発系パフォーマンスが向上することが示されています。したがって、陸上競技ではスプリントや投擲などのパワー系の種目の選手においては、クレアチン摂取によるパフォーマンス向上が期待できる可能性があります。摂取方法として、国際スポーツ栄養学会や国際オリンピック委員会は、まず初期投与として5gを1日に4回(約0。3kg/kg/日)を5〜7日間投与し、その後、維持投与として3〜5g/日を投与することを推奨しています。しかし、クレアチンには水分貯留、体重増加の副作用が起こりうる他、多量摂取による腎臓への影響や、筋損傷との関連を懸念する声も一部では挙がっています。
また、現行のルールでは、クレアチン自体はドーピングの禁止物質ではありませんが、それぞれのサプリメントの品質については十分注意する必要があります。過去にはクレアチンサプリメントでも、成分表に表記されていない禁止物質が混入していたためにアンチ・ドーピング規則違反となった事例も報告されています。
クレアチンを摂取する前に、自分の競技に本当に必要なのか、どのくらいの量をどのように摂取すれば良いのか、安全性も含めてしっかり確認するようにしましょう。 - 友人からビタミン剤のサプリメントを勧められているのですが、飲んだ方が良いでしょうか? 飲む場合には何を飲めばいいでしょうか?
- 一般的に、サプリメントは食事で不足した栄養素を補うために摂取するものであり、通常の食事がしっかり摂取できている場合には、サプリメントを摂取する必要はありません。ビタミン剤が適応となるのは、極端に偏った食生活の継続、消化管の病気によるビタミンの吸収障害などでビタミン欠乏症に至っている場合や、妊婦や授乳婦、代謝疾患などでビタミン需要が増大し、かつ食事での摂取が不十分な場合などに限られます。ビタミン欠乏がないアスリートが、サプリメントでビタミンを補充したところで、パフォーマンスが向上するという科学的根拠はありません。
また、サプリメントにはラベルに表示されていない成分が混入されている恐れがあり、近年ではサプリメント摂取による健康被害や、アンチ・ドーピング規則違反も報告されています。サプリメント摂取によるアンチ・ドーピング規則違反は自己責任です。親や友人、指導者などから勧められたからという安易な理由でサプリメントを摂取するのは大変危険です。サプリメントを摂取する前に、その必要性、有効性、安全性をしっかり確認しましょう。分からないことがあれば、アンチ・ドーピングに詳しいスポーツドクター、スポーツファーマシストやスポーツ栄養士に相談しましょう。 - 試合前にエナジードリンク、缶コーヒー等のカフェインを摂取するのはいかがでしょうか?
-
カフェインは、以前は禁止物質に指定されていましたが、2004 年以降は禁止物質から除外され、現在では監視プログラムの対象として扱われています。よって、現行のルールでは試合前のカフェインの摂取でアンチ・ドーピング規則違反となることはありません。しかし、カフェインには嘔気・不眠・不穏・手指の震え・動悸・不整脈などの副作用や利尿作用があり、注意が必要です。一般的に体重 1kg あたり 9mg を超えるカフェインの過剰投与は危険とされますが、少量の摂取でも副作用が起こることがあります。通常、1 カップ(150ml)のレギュラーコーヒーには 100〜150mg、緑茶や紅茶では30〜50mg、一般的なエナジードリンクには 1 本あたり 100〜140mg 程度のカフェインが含まれています。カフェインを摂取する際には、過剰摂取にならないよう気をつけましょう。

- 各種栄養ドリンクの使用はアンチ・ドーピング規則違反になりますか?
- 栄養ドリンクの中には、興奮薬や生薬の成分などを含んでいる商品もあり注意が必要です。栄養ドリンクや滋養強壮剤、サプリメントには、ラベルに表示されていない禁止物質が含まれている可能性もゼロではないため、絶対にアンチ・ドーピング規則違反にならないことを完全に保障することはできません。使用する場合には、その必要性や安全性を十分に吟味した上で、最終的には自己責任で摂取しなくてはなりません。
栄養
- 試合の前日、前々日に身体が重くならない食べ物を食べようと意識してるのですが何を食べていいかわからずカツ丼や焼肉など食べてしまうことがあるのですが、何をたべればいいですか?
-
試合の前日や前々日は試合にむけての調整の時期であるため、練習量が少なくなります。そのため、体重や体脂肪量が増えないよう、脂質をとり過ぎない食事を心がけます。また、大きな大会であればあるほど、知らないうちに緊張し、消化能力が落ちることがあるため、消化がよいものを選ぶことも重要です。基本的には家で食べている通常通りの食事でよいですが、遠征でホテルに宿泊する場合もありますので、試合前(特に前日)の食事のポイントを下記にまとめました。これに沿って食事を考えるとよいでしょう。
- 食事は腹八分目に
遠征時でビュッフェスタイルの食事の場合、つい食べ過ぎてしまうことがあります。選ぶ時は、全体を見渡してから、食べたいものを考えてとり、ゆっくり噛んで食べるようにしましょう。また、外食の場合では、焼肉や鍋など食べた量がわかりにくいものより、おかずが一皿ずつ盛り付けてあったり、汁物がついている定食タイプの料理を選ぶとよいでしょう。 - 揚げ物は避ける
特にとんかつやカツ丼などの揚げ物は脂質の摂取量が増え、消化にも時間がかかるため試合前日は控えましょう。ただし、副菜についている揚げ物は少量であることが多いので、それを食べることは問題ありません。 - 刺身や生ガキなどの生ものは避ける
食中毒を起こさないためです。特に試合前日と当日は避けましょう。 - さつまいもやごぼうなどの根菜類を食べ過ぎない。
食物繊維をとり過ぎるとおなかが張ることがあります。程よく食べましょう。 - 遠征時は普段食べ慣れていないものは避けるようにしましょう。
下痢などのリスクがあるため、避けるようにしましょう。
なお、日本陸連医事員会スポーツ栄養部では、選手向けの栄養情報を発信しています。
「試合時の食事について」のリーフレットもありますのでご活用ください。
【スポーツ栄養部】リーフレット(Q&A)「⑧試合時の食事について」(2024.4.23)
- 食事は腹八分目に
- セレン、クロム、モリブデンなどの微量元素もアスリートは消費が多いでしょうか。そうならばサプリメントでの補給をした方が良いでしょうか。
-
ミネラルには、体内に多く存在する多量ミネラルと、わずかに存在する微量ミネラルがあります。微量ミネラルは、微量元素とも呼ばれ、1日の摂取量は100mg未満と少量ですが、さまざまな生体機能を維持し、調整するために不可欠な栄養素です。日本人の食事摂取基準2020年版では、微量元素として、鉄、亜鉛、銅、マンガン、ヨウ素、セレン、クロム、モリブデンの8種類に関して、必要量や上限量について定められています。
セレンは甲状腺ホルモンの代謝などに関わっています。欠乏症は心臓の筋肉に障害を起こすことが明らかとなっていますが、アスリートや健常な人において欠乏症の報告はこれまでありません。過剰症による症状として、毛髪や爪がもろくなったり、胃腸障害、神経系異常などが生じますが、日本国内で報告はされていません。サプリメントの不適切な使用に伴って過剰摂取の生じる可能性があります。
クロムは血中や臓器に存在し、細胞に糖を取り込むインスリンというホルモンの増強に関わっています。過剰症ではクロムが臓器に蓄積し、臓器不全に陥ることが報告されています。日常の食生活で過剰症となることは報告されていませんが、サプリメントの摂取は過剰摂取につながることが考えられます。欠乏症は、インスリンの作用が減弱となることで体内の糖代謝能が低下する可能性がありますが、これまでの報告では、クロムサプリメント摂取による糖尿病やメタボリックシンドロームの予防効果を示したエビデンスは乏しいことから、日本人の食事摂取基準ではサプリメントの使用は勧められないと明記されています。
モリブデンは主に肝臓、腎臓、骨内に存在しており、代謝を行う酵素の材料として機能しています。過剰症が問題となることはほとんどありませんが、急性中毒では、下痢を伴う胃腸障害のほか、昏睡や心不全など致死的な症状をきたす恐れもあります。欠乏症では頻脈や頭痛、嘔吐などの症状がみられますが、アスリートや健常な人において欠乏症の報告はこれまでありません。汗や皮膚などからも損失がみられることから、発汗量が多いアスリートであれば健常な人よりもモリブデンの消費量は多くなると考えられますが、これまでの研究結果から考えるとサプリメントでの補給までの必要はないと思われます。
セレン、クロム、モリブデンなどの微量元素は、日々の食事で安定的に供給できるため、アスリートであっても食事からの補給で十分であると考えられます。また、微量元素は体内の濃度が低いことから、サプリメントの摂取により過剰摂取につながる可能性が高いため、安易な摂取はしないよう注意が必要です。
(2022.6.1)
- マグネシウムも選手に不足しがちな栄養素の一つと聞きました。便秘で病院を受診した際に、酸化マグネシウムを1日あたり990mg処方されたのですが、多めに服用しても大丈夫でしょうか。
- マグネシウムは、骨や歯などの構成成分であり、エネルギー産生、筋肉の収縮、体液の恒常性に関与しているため生体内に必要な微量元素の一つといえます。陸上競技選手では、発汗により鉄分やカルシウムと同様にマグネシウムも排出量が増加するため、不足に気をつけなければいけないポイントの一つです。
これまで、陸上競技選手を対象としたマグネシウムの具体的な推奨量は報告されておりませんが、一般的な推奨量として、日本人の食事摂取基準では、1日あたりのマグネシウムの推奨量が成人男性(18-29歳)で340mg、成人女性(18-29歳)で270mg、サプリメントなど食品以外の摂取による耐容上限量は350mgと設定されています。また、国民健康・栄養調査の結果から1日のマグネシウムの平均摂取量は247mgと推奨されている量よりも低い現状にあります。そのため、マグネシウムは、サプリメントなどではなく食事から摂取することが好ましいと考えられます。マグネシウム(Mg)を多く含む食品は、玄米ご飯(茶碗1杯150g、Mg含有量74mg)、納豆(1パック40g、Mg含有量40mg)、ほうれんそう(70g、Mg含有量48mg)、バナナ(1本130g、Mg含有量42mg)、乾燥ひじき(5g、Mg含有量32mg)、塩さば(半身1枚140g、Mg含有量49mg)が、調理にも利用しやすいため参考にしてください。
医薬品として使用される「酸化マグネシウム」は、便を柔らかくする作用があることから、便秘時の緩下剤として処方されることが多く、胃酸を抑える作用もあるため胃炎などの症状を改善する目的でも使用されます。酸化マグネシウムを1日に990mg(うちMg含有量約600mg程度)処方されているとのことですが、サプリメントの代わりに使用したり、多めに内服したりすることはせず、医師の処方通り服用してください。マグネシウムの過剰摂取は、軟便や下痢を引き起こすほか、高齢者や腎臓が悪い方では、高マグネシウム血症から不整脈など危険な副作用が生じる恐れがあります。
やみくもにサプリメントや薬剤を摂取するのではなく、日々の食事から定期的にマグネシウムの多い食品を補給するように心がけてください。骨はカルシウムとマグネシウムが一定の割合で形成されており、マグネシウムを単一的に補給したとしても、他の栄養素の摂取量が変わらなければ効果的ではありません。カルシウムについても1日に推奨されている量よりも摂取量が低いのが現状なので、どちらも不足しないよう気をつけてください。(2021.12.20)
- 10000mを走る時にグリコーゲンローディングをするとどうも調子が良くないように思うのですが、たまには良い記録になります。実際のところグリコーゲンローディングは必要なんでしょうか。
- 近年のグリコーゲンローディングに関する研究では、ウルトラマラソンの選手を対象に検討した研究があるものの、10000m走の選手を対象とした研究は行われておりません。糖質摂取のガイドラインでは、持続的/間欠的な運動を含む90分より長い試合の準備の際にグリコーゲンローディングが推奨されております。10000m走のタイムを考えると、グリコーゲンローディングを実施する必要はないといえます。しかしながら、高強度持久性運動である10000m走の主なエネルギー源は筋肉に蓄えられているグリコーゲンであるため、体格に見合った量の糖質を通常の食事から補給し、コンディションを整える必要があります。糖質摂取のためのポイントを以下にお示ししますので、参考にしてみてください。
・体格に見合った食事内容や量を補給して体内のグリコーゲン量(糖質)を増やす
持続的な運動(中強度から高強度の運動を1日あたり1-3時間)を実施している場合には、1日に体重1kgあたり6-10gの糖質量の補給が推奨されます。例えば、体重60 kgの選手では、ご飯茶碗1膳(200g、糖質量約75g)を毎食2杯ずつ、副菜に芋類(じゃがいも1個120g、糖質量約22g)を毎食1品、運動前後の補食で市販のおにぎり(糖質量約37g)や市販のゼリー飲料(糖質量約45g)、バナナ(糖質量約21g)など糖質量の多い食品を摂ることで不足分を補うことができます(ちなみに、ゆでうどんは200gで糖質量約43g、食パンは6枚切1枚で糖質量約28gです)。
以上のことから、10000m走では、日常の食事で体格に見合った糖質を十分に確保することがコンディションの調整に重要であるといえます。グリコーゲンローディングは、将来ハーフマラソン以上の大会に参加する際に検討することをお勧めします。ただし、グリコーゲンローディングは事前の練習なしに競技大会前に実施することで体調不良をおこす場合もあることから、事前練習を行い、コンディションの変化を把握することが重要です。(2021.8.24)
- 夏は電解質やミネラルの補給などどいって糖質のあるスポーツドリンクの摂取が推奨されていますが、冬は太りやすいイメージもあるので、糖質のあるスポーツドリンクではなく水やお茶に変えたほうがいいですか?(20代女性:長距離・マラソン)
- 冬でもランニングなどのトレーニング中には発汗しており、夏よりも外気が乾燥しているので脱水を起こす可能性もあります。普段の水分補給は水やお茶、温かい飲み物でも良いですが、トレーニングの前後では電解質と十分な水分の補給が必要です。体重コントロールが気になる場合は、カロリーオフや糖質がカットされているスポーツドリンクの利用もできますが、6%の糖質含有のスポーツドリンクであっても、500mLあたりのエネルギーは120キロカロリーと、さほど高くありません。また、外気温が低い中で活動すると、夏季よりも糖分の消費が高まることもあります。ジョギング程度のトレーニングでも、糖質の継続摂取は持久力の向上に効果的という研究結果もあります。さらに、トレーニングでの疲労からの回復のためには、トレーニング後に素早く吸収できる糖質の補給が重要です。これらのことから、冬のトレーニングでも糖質が含まれるスポーツドリンクがお勧めです。
(2021.3.12)
- スポーツドリンクは糖質が多いため、水で薄めて塩を足して飲んでいますが、SNSなどでは薄めない方が良いと記載されているものもあります。どちらが良いのでしょうか?
- スポーツ中や発汗が多いときの水分補給では水分だけでなく塩分をはじめとしたミネラルの補給も重要です。発汗によって水分とともに損失したミネラルを補給するためです。汗の中には0.2%前後の塩分が含まれているとされ、大量に発汗した後に塩分を含まない水分を大量に摂取すると「低ナトリウム血症」という筋肉のけいれんやしびれなどの症状がおこることが知られています。多くのスポーツドリンクはナトリウムやカリウムなど汗で失った塩分をはじめとしたミネラルをバランスよく配合し、補給できるように調整されています。水で薄めてしまうと、せっかくのミネラルの補給が損なわれるため、塩分を足して摂取するというのは、かしこい水分補給の工夫の一つだと思います。一方、スポーツドリンクに含まれる糖分はスポーツ中に消費したエネルギーを補給するために、重要な役割を担っています。運動によって消費した筋肉のグリコーゲンを効率的に回復するためには1時間当たり1~1.2g/体重kgの糖質の摂取が有効とされ、吸収しやすい糖分の摂取が望まれます。トレーニングや試合中の疲労の程度、補食の摂取ができる状況かどうかを考慮して、ドリンクからの糖分摂取が必要な場合は薄めないほうが良い場合もあります。また、糖分が4~8%程度含まれる飲料は、浸透圧や消化管での糖吸収メカニズムと相乗して水分も効率よく吸収されることが知られています。糖分の濃度が薄すぎても濃すぎても水分の吸収効率が低下してしまうのです。運動中に水分とミネラル、エネルギーを効率よく吸収するには、スポーツドリンクを薄めすぎないほうが良いかもしれません。とはいえ、体重コントロールを厳密にする選手や糖質摂取量をコントロールする必要がある糖尿病などの疾患がある人は、スポーツドリンクの過剰摂取には留意する必要があります。食事で摂取する糖質量やトレーニングの量とバランスを取りながら、状況に合ったドリンクの種類や糖質の濃度を考慮して上手に利用すると良いでしょう。
(2020.9.18)
- 野菜が嫌いですが、サプリメントでビタミンを補給してもよいですか。
- 野菜にはビタミン以外にも、ミネラルや食物繊維、水分が含まれます。これらの栄養素をバランスよく摂取するには食事献立に野菜が含まれることが望ましいのです。食物繊維はおなかの調子を整えてくれますが、ビタミンやミネラルのサプリメントでは補うことができません。また、食べ物は口から摂取してよく噛むことで唾液や胃腸での消化酵素が分泌され、栄養素の消化吸収を助けてくれます。錠剤で栄養素を摂取するよりもおいしく食べることも健康にとって重要なことです。とはいえ、どうしてもきらいな食べ物やアレルギーの原因となる食材が使用されていたり、合宿や遠征で食事が整わないときはサプリメントで補うことも必要な場合があります。できるだけ、栄養素を食事からバランスよく摂るように努力しながら、サプリメントや補助食品を利用しましょう。その際には、サプリメントに頼りすぎず、過剰摂取に十分に気をつけましょう。また、サプリメントにはラベルに表示されていない成分が混入されている恐れがあり、近年ではサプリメント摂取による健康被害や、アンチ・ドーピング規則違反も報告されています。サプリメント摂取によるアンチ・ドーピング規則違反は自己責任です。サプリメントを摂取する前に、その必要性、有効性、安全性をしっかり確認しましょう。分からないことがあれば、アンチ・ドーピングに詳しいスポーツドクター、スポーツファーマシストやスポーツ栄養士に相談しましょう。
(2020.6.14)
- 脛骨の疲労骨折を起こしてしまいました。疲労骨折時の食事で気を付けることがありますでしょうか。カルシウムをできるだけ多くとった方がよいでしょうか。サプリメントなど使ったほうがよいものがありますでしょうか。
- 以前に「ケガをした時の食事についてアドバイスをお願いします。」という質問に対しての回答を作成しておりますので、そちらをご参照ください。
(2020.6.14)
- 中学生で短距離、走幅跳をしています。周りに比べて背が低くストライドや跳躍で差を感じることが多いです。骨を強くし背を伸ばす為にどのような栄養を摂取すれば良いのでしょうか。
- 中学生の皆さんは、毎日の練習で消費するエネルギーをしっかり食事から補って成長に必要な栄養素をバランスよくとることが重要です。「骨を強くし、背を伸ばす」ためには、毎日3回の食事を欠かさず、肉や魚以外にも野菜や果物、乳製品をそろえて、カルシウムやビタミンDやKなどの骨の代謝に必要な栄養素にも気を配るとよいでしょう。しかし、成長後の身長は完ぺきな食事をとっていても、遺伝的な素因もあります。皆さんそれぞれの体格の個性を生かして競技やトレーニングに取り組むことも踏まえて考えてみてください。
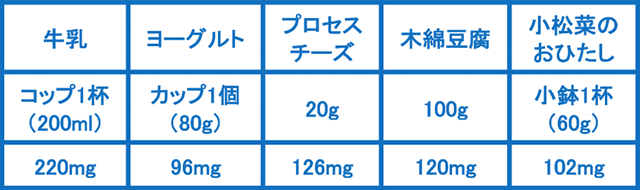
カルシウムは骨の主な構成成分で、中学生の成長期では一日に男子(12-14歳)で1,000mg、女子(12-14歳)で800㎎摂取することが推奨されています(厚生労働省:日本人の食事摂取基準2020年版)。陸上競技選手が疲労骨折を予防するためにも1,000㎎以上の摂取が望ましいとされています。カルシウムは牛乳やチーズなどの乳製品に多く含まれます。小魚や小松菜などの葉野菜にも多く含まれます。表を参考に食事にしっかり取り入れてください(詳細はこちら)。また、カルシウムの消化管からの吸収を助け、骨の代謝をよくするためにはビタミンDやKの摂取も必要です。ビタミンDは小魚や鮭などに多く含まれ、ビタミンKは納豆や小松菜、ほうれん草に多く含まれます。さらに、骨の成長には十分な栄養の摂取とともに睡眠時間や質も重要です。どんなに良い食事を整えても、骨を成長させる十分な時間が無くては無駄になってしまいます。毎日の食事をおいしく食べた後は、消化吸収のため、ゆっくり休む時間を取って、睡眠時間をしっかり確保してください。
表 カルシウムを多く含む食品
- ケガをした時の食事についてアドバイスをお願いします。
- ケガは急性の場合を除き、トレーニング量やケアの問題だけでなく、食事からのエネルギー量や栄養素が不足している場合にも起こりえます。そこで、ケガをしてしまったときは、自分の食事内容を見直す機会ととらえ、身体作りのための食事内容へ変えていきましょう。
はじめに食事で確認することは、毎食きちんと食べているかということです。アスリートは一般人に比べ、消費するエネルギーが多く、それぞれの栄養素の必要量も高まります。もし3食のうちの1食をおろそかにすれば、エネルギーだけでなく栄養素も必要量を確保することが困難となります。具体的に考えてみると、筋肉の回復のためには、たんぱく質の必要量が1日に体重1㎏あたり1.3〜1.7g/kg/日と示されています(国際陸上競技連盟 栄養コンセンサス2019年)。これを食事で考えると肉や魚・卵・大豆製品を使用した主菜を毎食しっかり摂取することが必要です。また腱や骨の材料となるコラーゲンを合成するためにはビタミンCの摂取が必須となります。ビタミンCは緑黄色野菜、かんきつ類やキウイなどに多く含まれるため、副菜は毎食、果物は1日2食以上摂取するとよいでしょう。そして骨を強く保つためには、主材料となるカルシウムを補給することが重要です。カルシウムは一般人でも不足しやすい栄養素です。アスリートではカルシウムの必要量は高まり1日1000mg程度の摂取が望まれます。これを補うためには、牛乳やヨーグルト・チーズなどの乳製品を1日3回程度(間食も含む)摂取し、加えて小魚や大豆製品、海藻類を1~2回程度、摂取することが必要です。このように主な栄養素だけで考えても、毎食の食事を考えて、きちんと食べることが大切であることがわかると思います。まずは基本に立ち返り「アスリートの食事の基本形」である、主食・主菜・副菜・果物・乳製品を揃えた食事をできるだけ毎食、そして日々継続することから始めてみましょう。
またケガをして練習ができない場合には、体重が増えてしまうことも気になる点です。体重や体脂肪が増えてしまう可能性がある場合は、余分に摂取していると考えられる食品を上手にカットします。はじめにお菓子や清涼飲料水、次にマヨネーズやドレッシングやバターの量を減らし、肉は脂身の少ない部位を選びます。豚・牛肉の場合はバラよりもモモ肉を、鶏肉の場合はモモ肉では皮をとる、またはムネ肉やササミに変更するとよいでしょう。また調理法を揚げ物よりも炒め物や蒸し物にするなど、エネルギーが上手に抑えられるように工夫をしましょう。ただしケガの回復のためにはエネルギー不足にならないようにごはんなどの主食の極端に減らしすぎないことも重要です。アスリートにとって炭水化物はエネルギーとしては必要ですので、ごはんやパンは、少なくとも一般人と同程度はとり、全く食べないことがないようにしましょう。そのうえで体重コントロールは体重や体脂肪率を測定しながら、食材選びや調理法を調整するとよいでしょう。 - プロテインは必要ですか?
- プロテインは、筋量の増加を目的に選手が使用するサプリメントの1つです。たんぱく質の摂取が手軽にできるメリットがありますが、そもそも選手が摂取する必要のあるたんぱく質を食事で確保することは、そう難しくはありません。そのため、まずは選手として必要なたんぱく質の必要量を知り、現在の自分の摂取量を把握したうえで、プロテインが必要かどうかを検討しましょう。
最新の国際陸上競技連盟の栄養コンセンサス(2019年)では、選手のたんぱく質必要量は1日に体重1㎏あたり1.3〜1.7g/kg/日、減量中の場合1.6~2.4g/kg/日としています(また2.5g/kg/日以上の摂取は有益ではないことも報告しています)。例えば、体重が60㎏の男性の場合、1日に必要なたんぱく質量は約80~105gとなります。そこで自分の摂取量が必要量を満たしているのかどうかを把握するためには、公認スポーツ栄養士に相談することをお勧めしますが、以下にたんぱく質摂取不足の簡易的なチェックを3つ示します。①主菜(肉、魚、卵、大豆製品のおかず)が摂れないことが多い、②一人暮らしを始めて食事がおろそかになりがち、③合宿や遠征、夏場で食べる量が減ってしまう、このようなことが1つでも継続して起こっている場合、たんぱく質摂取不足の可能性が考えられます。たんぱく質は食事を改善することで十分摂取できますが、自分の置かれた環境により上記のような状態が続く場合は、プロテインをあくまで“補う”といった観点で活用することもできます。
しかし高校生までのジュニアの時期は、3食きちんと食事をする習慣をつけることが重要です。身体作りは多くの栄養素が関わっているため、食事からさまざまな食品を摂取することが大切です。そして家族や友人とともに食事を摂ることが、身体と心の健康を保つことにもつながります。 - プロテインの選び方について教えてください。
- プロテインの種類の違いによる検討では効果の違いについて一定の見解が得られていない現状です。
まずはプロテインを含むサプリメントを使用前に、自分は本当に必要かを検討することが重要となります。そしてアンチ・ドーピングの観点で選択することを忘れてはいけません。特に海外製品のものにはラベルに表示のない物質が混入していたという事例もあり、安全といえる科学的根拠がない物質を摂取してしまう可能性があります。「自分はドーピング検査がないから、何を使ってもよい」というわけではなく、アスリートが口から入れるものには責任が伴います。そのため、サプリメントの安易な使用や他の人に勧められたという理由での摂取はやめましょう。そして使用前には、必ずその必要性や安全性(健康面、アンチ・ドーピングなど)についてスポーツドクター、スポーツ栄養士、スポーツファーマシスト(薬剤師)などの専門家に確認するようにしましょう。元のご質問(保護者)
Q. 中学生から陸上を始め、現在 大学生です。種目は400mで 痩せ型です。
最近 子供から そろそろ プロテインを飲み始めようかなと相談を受けました。
プロテインの種類が多く どれを選んだら良いか分かりません。
推奨されているのがありましたら 教えて下さい。 - 跳躍選手はプロテインなどを飲んでも筋肉が増えたりして、跳べなくなると思いますが、プロテインは飲んだほうがいいですか?
-
筋力トレーニングとプロテイン摂取の組み合わせで、筋肥大や筋力の向上効果が期待されますが、全てのアスリートがプロテインを摂取する必要があるわけではありません。長距離や跳躍の選手では、プロテイン摂取による体重増加が逆にパフォーマンスを低下させる可能性があります。スポーツ栄養の基本は食事ですので、まずは通常の食事でタンパク質をしっかり摂取するように心がけましょう。

- 減量のための食事計画を教えてください。
- 痩せたからといって必ずしも競技力が高まるとは限りません。まずは本当に減量を行う必要があるのか、現状の体組成を確認し見極めることが必要です。そのうえで減量が必要な場合は、体重ではなく体脂肪量を減らすことを目的とし、減量計画を立てます。
望ましい減量のペースは、除脂肪体重を落とさず体脂肪量を落とせるペース、1 か月に 1〜2 kg減程度です。急激な減量は体調を壊す危険があり、また厳しい食事制限がきっかけで摂食障害に陥る場合もあるため、時間をかけ段階的に体脂肪量を減らすことが大切です。仮に 1 か月に 1 kgずつ落とす場合、体脂肪1kgは約 7200kcal ですので、1 日約 240kcal 減となります。そのため食生活では、余分な間食(菓子やジュース類)と脂質の多い食品の摂取をはじめに見直します。揚げ物や炒め物とマヨネーズやドレッシングなどの回数を減らし、肉は脂肪の少ない部位を活用しましょう。また欠食せずに 3 食バランスよく食べること、エネルギー不足ならないように主食(ごはんやパンなど)や主菜(メインのおかず)を減らしすぎないことも、減量がうまくいくポイントとなります。
減量中であっても、身体や心が健康な状態で練習に取り組めることが重要です。仮に体調不良や減量がうまくいかない場合は、ドクターや栄養士にご相談ください。 - 高校での部活の時間が不規則の場合、昼食を上手にとる工夫を教えてください。
- 高校では中学よりも練習量が増えるため、摂取エネルギーが消費エネルギーに追い付かずに、エネルギー不足が起こりやすくなります。そのうえ、高校生はまだ成長期で体格も変化し、骨量も増える時期のため、食事への配慮がとても重要です。またアスリートの昼食は、朝練習からの回復や夕練習に向けてのエネルギー補給となることからも、昼食のお弁当については次のことに気をつけるとよいでしょう。①弁当箱のサイズは小さすぎず、しっかり食べられるものを選ぶ、②ごはんは男性 300g、女性 200g 以上食べる(減量時は除く)③肉や魚や卵のおかずは 2 種類以上入れる、 ④色の濃い野菜のおかずを入れる、⑤果物や 100%果汁ジュースを摂取する、の 5つです。これらを基本とし、練習などで昼休みに食事の時間がとれない場合には、昼食を分けて食べる「分食」を考えます。例えば、3 時間目後の休み時間に 1 回目、そのあと昼休みの練習後に 2 回目を食べるなどの工夫をすることです。内容は短時間でも食べられるように“具がたっぷり入ったおにぎり(鮭や焼き肉など)”や“サンドイッチ”などを用意するとよいでしょう。また夕練習前後に補食として果物や 100%果汁ジ ュース、チーズ、購買がある場合は牛乳などを摂取することもおすすめです。このように練習等に合わせ、「分食」や「補食」を活用して食事を 1 日トータルで充実させることが、身体を回復させるために大切です。
貧血・鉄剤
- 鉄欠乏性貧血を食事療法のみで改善することは可能でしょうか?また、貧血を予防するための食事についても教えてください。
- 鉄を多く含んだ食品を積極的に取ることで、1日あたり15〜20mg程度の鉄を食事で賄うことは可能ですが、通常、鉄欠乏性貧血の治療では、成人の場合、1日あたり50mg~210mgと高用量の鉄を服用しますので、食事療法のみで、貧血を改善するのは困難です。鉄欠乏性貧血と診断された場合は、医師の管理下で、一定期間、経口鉄剤をしっかり服用しましょう。
一方、貧血予防・再発予防においては、食事で必要な栄養素を摂ることが重要となります。鉄を多く含む食品には、レバーや牛もも肉、カツオやマグロ赤身、豆腐製品(生あげや高野豆腐)、納豆、卵、小松菜のような青菜などがあげられます。これらを積極的に毎日の食事に取り入れるようにしましょう。しかし、鉄は吸収の悪い栄養素として知られているため、鉄の吸収を良くするビタミンCが豊富な野菜や果物を一緒に取ること、血液の材料となるたんぱく質も不足しないようにすることが大切です。したがって、毎食の食事で主食、たんぱく質となる肉や魚(主菜)、野菜・いも・海藻などの料理(副菜)、果物、乳製品をそろえた食事にするよう心がけましょう。このような食事にすれば、貧血予防に役立つ銅やビタミンB12などの栄養素も同時に補うことができます。特に朝食は簡単な食事になりがちですが、納豆卵かけご飯に豆腐と小松菜のみそ汁、果汁100%オレンジジュースという具合に鉄とビタミンCが多い食品を組み合わせたり、作り置きしておいたレバーやカツオの煮つけ、五目ひじきなどを活用したりすることで、シンプルな朝食でも貧血予防のポイントをおさえた食事になります。できることから工夫してみてください。(2023.1.10)
- ヘモグロビンと赤血球数が基準値より少なかったのにも関わらず、練習のしすぎによるものだから治療する必要はない、と診断されました。練習量を落としたら貧血が治るという簡単な問題なのでしょうか?
- スポーツ貧血の原因の多くは鉄欠乏です。体内の鉄量の指標となる“血清鉄”や“血清フェリチン値”はチェックしましたか?ヘモグロビンが基準値以下で、血清鉄や血清フェリチン値も低ければ、鉄欠乏性貧血と診断できますので、鉄剤内服の適応と考えられます。運動による鉄消耗が鉄欠乏の一因ではありますが、その他にも、食事での鉄摂取の不足や、女子の場合には月経による鉄喪失なども鉄欠乏を引き起こします。食事でしっかりと鉄分を摂取できていますか?レバー、肉類、魚貝類、ほうれん草、大豆など、鉄を多く含む食品を積極的に食べるようにしましょう。また、ヘモグロビンと赤血球が基準値より少なかった原因として、練習のしすぎで赤血球が壊された可能性も考えられます。この場合は、特に治療せずに経過をみることもあります。いずれにせよ、鉄剤は医師の管理下で正しく使う必要がありますので、主治医の先生と良く相談しましょう。
- 鉄剤注射はアンチ・ドーピング規則違反になりますか?
- 鉄剤注射は鉄溶液が入った薬剤を、10〜20%のブドウ糖注射液で 5〜10倍に希釈し、ゆっくり静脈内に投与します。鉄剤自体は禁止物質ではなく、また 12 時間で 100mlを超えない注射や点滴は禁止されていませんので、アンチ・ドーピング規則違反にはなりません。ただし、鉄剤投与の基本は経口であり、鉄剤注射の適応は、消化器症状などの副作用が強く経口薬が使用できない場合、出血など鉄の喪失が多く、経口鉄剤で間に合わない場合、重症かつ緊急の場合になどに限定されます。安易な鉄剤注射の継続は、鉄過剰をもたらし、逆に体調悪化やパフォーマンス低下をもたらす危険すらありますので、医学的に正当な理由なく鉄剤注射を受けるのは絶対にやめましょう。
- 一般人とスポーツをしている人とで、貧血検査の基準は変わりますか?変わるのであればその基準を教えて下さい。ヘモグロビンや貯蔵鉄などの数値をお願いします。
-
赤血球の主成分であるヘモグロビンは、運動時に酸素を全身に運ぶ役割を果たしています。ヘモグロビンが低下した状態を「貧血」と呼び、貧血ではヘモグロビンによる酸素運搬能が低下するため、スポーツパフォーマンスが低下します。ヘモグロビン値は血液検査でチェックすることができますが、一般人とアスリートで、ヘモグロビンの基準値は若干異なるため、注意が必要です。

国立スポーツ科学センターの様々な種目のアスリートの血液検査データから、日本陸連ではヘモグロビン基準値を男性アスリートでは 14.0~17.0g/dl、女性アスリートでは 12.0~15.0g/dl と定めています。よって、男性アスリートではヘモグロビン 14.0g/dl未満、女性アスリートではヘモグロビン12.0g/dl未満の場合に、貧血と診断されます。
貧血には様々な原因がありますが、アスリートの貧血原因として最も多いのは、鉄欠乏性貧血です。体内の鉄動態を評価する上で最も有用なのは、血清フェリチン値です。フェリチンは貯蔵鉄のマーカーであり、鉄欠乏で低下し、鉄過剰で増加します。血清フェリチン値は、基準値の幅が広く、個人差も大きいため、アスリートにおける基準値の設定は難しいですが、日本鉄バイオサイエンス学会「鉄剤の適正使用による貧血治療指針」改訂第 3 版においては、フェリチン 12ng/dl 未満が一般人における鉄剤補充の目安とされています。 - 近医で鉄欠乏性貧血と診断され、鉄剤を内服し、フェリチンと血清鉄は正常レベルまで回復しましたが、ヘモグロビン(Hb)だけ低い状態が続いており、なかなか上がりません。原因としてどのようなことが考えられますか?
- 鉄欠乏性貧血では、通常、一定期間の鉄剤内服によって、最初にHbが上昇し、その後、血清鉄、フェリチンの順に回復します。血清鉄とフェリチンが正常化しているにも関わらず、Hbが上がらない原因として、まずは“鉄欠乏性貧血以外の貧血”の可能性が考えられます。アスリートの貧血としては鉄欠乏性貧血が最も多いですが、貧血にはその他にも、溶血性貧血、巨赤芽球性貧血、腎性貧血など、様々な種類があります。稀に、骨髄の病気によっても貧血が起こることもあります。それらは血液検査によって、大体の鑑別ができますので、まずは鉄欠乏以外に、貧血となる原因がないか、医師にチェックしてもらいましょう。なお、特に持久系種目のアスリートでは、運動による循環血液量が増加し、“希釈性貧血”によって、見かけ上Hbが低下する場合があります。その場合には病的意義はありません。Hbが低値であっても、運動時の息切れや易疲労感などの自覚症状がなく、パフォーマンスの低下がない場合には、血液希釈の可能性も考えられます。
また、「ヘモグロビン=ヘム(鉄)+グロビン(タンパク)」であり、Hbの産生のためには鉄だけでなく、タンパク質もしっかり摂取する必要があります。加えて、アスリートにおいては、「エネルギー不足」が原因で、貧血が起こりうる可能性も示唆されています。「エネルギー不足」は、貧血の他にも、骨、月経、代謝、免疫機能、心血管系などの生理機能への悪影響を引き起こすと考えられています。国際オリンピック委員会は、こうしたアスリートのエネルギー不足に関して、「スポーツにおける相対的なエネルギー不足(Relative Energy Deficiency in Sports;RED-S)」という概念を提唱しています(Br J Sports Med. 2014 Apr;48(7):491-7)。運動によるエネルギー消費に見合っただけの食事がしっかり摂れていますか?スポーツ栄養士などとも相談しながら、自分に必要なエネルギーおよび栄養素をしっかりと食事で摂るように心がけましょう。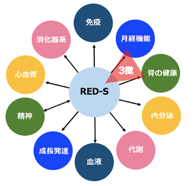
- 私が通っているクリニックでは、血液検査で貧血があった場合、症状があれば鉄剤注射をされます。もちろん経過を見るための血液検査も実施し、貧血症状が回復すれば内服の鉄剤に切り替えています。このようなケースもやはり鉄剤注射は控えた方が良いのでしょうか?
-
鉄欠乏性貧血の治療としては、鉄剤の投与を行いますが、静脈内投与(鉄剤注射)は鉄過剰のリスクを伴うため、たとえ貧血が高度であっても、日常生活に支障がない限り第一選択は経口鉄剤です。経口鉄剤でも、投与開始後には比較的速やかに自覚症状は改善します。症状の有無で投与方法を決めるのではなく、副作用が強く経口鉄剤が使用できない場合、吸収が極めて悪い場合、鉄損失が多く経口では間に合わない場合など、重症かつ緊急の場合に限って鉄剤注射が治療の選択肢になります。医師とよく相談することをお勧めします。
(参考資料:鉄剤の適正使用による貧血治療指針 改訂第 3 版) - 病院でもらう鉄剤の処方薬と、薬局で買える鉄のサプリメントはどう違うのか教えてください。
- 厚生労働省の「日本人の食事摂取基準 2015」では、推奨される 1 日の鉄摂取量は 12~14 歳男子で 11.0mg、成人男性で 7.0mg~7.5mg、12~14 歳女子で 14.0mg、成人女性で 10.5mg~11.0mg とされ、また耐用上限量は成長期から成人期で 40~50mg/日に設定されています。
市販の鉄サプリメントの錠剤やカプセルには、1 個あたり数 mg~10mg 程度の鉄が含まれており、1 日あたりの推奨量はサプリメントの鉄量として 10mg 前後に設定されている場合が多いようです。サプリメントは不足するものを補うのが基本的な使い方です。
一方、病院から処方される鉄剤は、あくまで鉄欠乏性貧血の治療目的で使用される薬剤であり、1 錠あたり 50mg~100mg と、サプリメントに比べて高用量の鉄を含んでいます。日本鉄バイオサイエンス学会の「鉄剤の適正使用による貧血治療指針」においては、鉄欠乏性貧血の治療では、成人の場合は 1日 50mg~210mg の鉄剤を経口投与することが推奨されています。
鉄分を多く含んだ食品を意識的に摂ることで、食事だけで 20mg 前後の鉄を摂取することは十分可能であり、むやみに鉄剤やサプリメントを摂るのではなく、まずは食事の改善を行うようにしましょう。それでも血液検査で鉄欠乏や貧血になってしまう場合に、サプリメントの使用や、医師の管理下で経口鉄剤の投与を検討すべきです。もちろん、貧血に陥った原因をきちんと調べてもらいましょう。
人体には鉄を積極的に排泄するメカニズムがないため、鉄欠乏や貧血がない人が、高用量の鉄を長期的に摂取したり、安易な鉄剤の静脈注射を継続したりすると、肝臓や心臓などに鉄が貯まり、鉄過剰による臓器障害や組織障害をきたすリスクが高くなるため大変危険です。サプリメントを使用する際にも、過剰摂取にならないよう、1 日10mg 程度の補充に留めておきましょう。
循環器
- 心電図で非特異的ST-T変化を指摘されましたが、精密検査の指示はありません。今まで何も起こったことはないのですが、マラソンを走っても大丈夫でしょうか?(40代男性)
- 心電図所見の「ST-T変化」とは、心筋虚血や心肥大、心筋症などでみられる所見です。そうした疾患に伴う典型的なST-T変化以外の、正常とは言い切れないST-T変化を、”非特異的ST-T変化”といい、健康診断の心電図所見でもしばしばみられる所見です。特に、更年期の女性で散見されます。
”非特異的ST-T変化”は、疾患の検出力に乏しく、年齢、性別、病歴、血液検査所見など、その他の情報と合わせて診断する必要があります。そのため、心電図で”非特異的ST-T変化”が見られた場合には、精査が必要か否か、問診内容やその他の検査所見も踏まえて、医師が総合的に判断する流れとなります。
今回は、精査の指示がなかったとのことですので、自覚症状がなければ、心電図異常に関しては、経過観察で良いでしょう。ただし、マラソンへの参加の可否を決定するには、心電図だけでなく、基礎疾患や診察所見、血圧、血液検査所見などの状況も考慮する必要がありますので、担当医に相談することをお勧めします。
”非特異的ST-T変化”で、「要精査」と判定された場合には、運動を始める前に、循環器を専門とする医師の診察を受けましょう。(2023.5.23)
- 先日、健診で初めて心雑音を指摘されました。日常生活を送る分には心配ないと言われましたが、強い運動に影響はありませんでしょうか?
- 心雑音とは、心臓内を血液が流れる時に生じる異常な音を指します。心雑音は、心臓に何かしらの異常があり生じている場合と、心臓に明らかな異常がなく生じている場合があります。
心雑音をきたす代表的な心疾患として、”心臓弁膜症”があります。”心臓弁膜症”には「狭窄」と「閉鎖不全」の2つのタイプがあります。「狭窄」とは、加齢や動脈硬化、小児期の感染症(リウマチ熱)などで、弁の開きが悪くなり、血液の流れが妨げられる状態です。「閉鎖不全」とは、弁の逸脱や弁を支える腱索や乳頭筋の断裂などで、閉じ方が不完全となり、血流が逆流してしまう状態です。その他にも、心房中隔欠損症などの”先天性心疾患”や、閉塞性肥大型心筋症などの”心筋症”、”心膜炎”などでも、心雑音が聴取される場合があります。
これらの心疾患は、心臓のポンプ機能を障害し、心不全のリスクとなるため、病態によっては治療が必要となります。心不全があっても、病態が安定していれば、心臓リハビリテーションとして、適度な運動を行うことが推奨されますが、激しい運動や長時間の運動は、心不全を悪化させる恐れがありますし、疾患や病態によっては運動を控えた方が良い場合もあります。
一方、心臓に明らかな異常がない心雑音は、機能性雑音もしくは無害性雑音を呼ばれ、主に若年者において、血液量が多くなったり、血流が速くなったりした場合に聴取される生理的な雑音で、通常は治療は必要ありません。また、甲状腺機能亢進症や貧血などで、心拍出量が上昇したときにも聴取されることがありますが、その場合には、もともとの病気を治療することで改善します。
したがって、心雑音を指摘された場合には、心電図や心臓超音波検査、血液検査など、まずは心雑音の原因を明らかにするための精査が必要となりますので、循環器を専門とする医師の診察を受けることをお勧めします。運動の可否についても、医師と相談してください。(2022.9.5)
- 日常生活では特に症状はありませんが、少しきつめのトレーニングをした後に脈を測ると、時々脈が飛んでいるように思うことがあります。病院を受診した方が良いでしょうか?
- 心臓(心筋)は電気刺激によって収縮します。心臓が収縮すると、血液が全身に送り出されて、“脈拍”が生じます。通常、心臓は一定のリズムで収縮しますが、そのリズムが速くなったり、遅くなったり、不規則になった状態を「不整脈」と呼びます。
“脈が飛ぶ”という症状は、「期外収縮」と呼ばれる不整脈の可能性があります。「期外収縮」は、正常な伝導路とは異なる部位からの電気刺激が発生し、脈が不規則に乱れるタイプの不整脈で、健常者でもしばしばみられます。「期外収縮」は、疲労やストレス、睡眠不足、カフェインやアルコール摂取など、自律神経のバランスが乱れた際に誘発されることが多く、運動前後は、交感神経と副交感神経のバランスが変化するため、トレーニング後にも生じる可能性があります。「期外収縮」の多くは病的意義はありませんが、自覚症状が強い場合や、頻度が高く心機能に悪影響を及ぼす場合などには、治療の適応となることもあります。また、中には、心臓の病気が原因で「期外収縮」が起きている場合もありますので、症状が続く場合には、一度循環器内科を受診して、心電図検査などを受けることをお勧めします。(2021.5.20)
- 50代の市民ランナーです。先日トレッドミル検査を受けたところ、検査中に血圧が240mmHgまで上がりました。少し強めの運動でそこまで上がるのであれば、運動は危ないでしょうか。
- 健常者であっても、運動時には、運動強度が上がるにつれて、収縮期血圧が上昇します。どこまでが正常範囲の上昇であるかについては、一定の見解がありませんが、Lauerらは、男性では収縮期血圧が210mmHg以上,女性では収縮期血圧が190mmHg以上を「運動負荷時高血圧」(Lauer MS et al. Ann Intern Med 1992; 116: 203-210)と定義しています。
トレッドミル検査における血圧反応に関しては、米国スポーツ医学会の運動処方に関する最新の指針で、検査中に収縮期血圧が250mmHg以上まで上昇した際には、検査を中止することを推奨しています。また、ランニングなどの持久系トレーニングをする場合には、安全面を考慮し、220/105mmHg以下の血圧を維持することが望ましいとの見解を示しています。
安静時血圧が正常範囲であっても、運動負荷時に過剰な血圧上昇を示す場合には、将来の高血圧発症のリスクとなることも報告されています(JP Singh et al. Circulation 1999; 99: 1831-1836)ので、今後の対応法や運動時の注意事項等につき、循環器専門医等と良くご相談ください。(2021.5.20)
- 「発作性心房細動」と診断されています。脈を遅くする薬はドーピング違反になるかもしれないと言われたので怖くて飲んでいないのですが、何か良い方法がありますでしょうか?
- 心臓には、心房と心室があります。心房細動とは、“心房”が小刻みに震え、心臓本来の動きができなくなる不整脈のひとつです。心房細動には、不整脈が短時間だけ生じて元に戻る「発作性心房細動」と、ずっと不整脈が持続している「持続性心房細動」の2つの種類があります。「発作性心房細動」は放置すると持続性心房細動に移行する可能性があります。心房細動が生じても、全く症状が出ない人もいれば、脈の乱れ、胸部不快感、胸痛、動悸などの症状を自覚する人もいます。また、心房細動になると、心房で血液の“よどみ”が生じて、心房内で血栓(血のかたまり)ができやすくなります。その血栓が血流で運ばれて、動脈に流れ込んで、血管を塞いでしまうと、「塞栓症」と呼ばれる合併症をきたします。特に心房細動では、心房内でできた血栓が、脳の動脈を塞いでしまって重篤な脳梗塞(心原性脳塞栓症)を起こす恐れがあり、大変危険です。したがって、心房細動の治療は、(1)不整脈に対する治療と、(2)脳梗塞などの塞栓症を予防する治療と、2種類に分けられます。発作性でも持続性でも心房細動の治療は基本的に変わりません。
(1) 不整脈に対する治療
不整脈に対しては、心拍数や心拍リズムを調整する薬剤が使用されます。ご質問にある「脈を遅くする薬」というのは、おそらく「ベータ遮断薬」と呼ばれるタイプの薬剤ではないかと推測されます。「ベータ遮断薬」は、心拍数を低下させる作用がある薬で、心房細動に対し使用されることがあります。「ベータ遮断薬」は心拍数や血圧を低下させて、集中力を高めることにつながるため、世界アンチ・ドーピング機構の禁止表国際基準では、「特定競技において禁止される物質」として、アーチェリー、自動車、ゴルフ、射撃などの一部の競技でのみ、競技会時の使用が禁止されています。陸上競技は特定競技には該当していませんので、現行のルールでは、「ベータ遮断薬」は陸上選手においては、TUE申請をせずに、使用することは可能です。その他、心拍数を低下させる薬剤として、「カルシウム拮抗薬」が用いられることがあります。「カルシウム拮抗薬」は禁止物質には指定されていません。不整脈に対する薬には色々な種類がありますので、薬をもらう場合には、アンチ・ドーピングに詳しいスポーツドクターやスポーツファーマシストなどに必ず確認しましょう。また、不整脈に対する治療の選択肢として、心房細動の原因となっている電気の伝わりを遮断し、心房細動自体を起こさないようにするカテーテルアブレーションと呼ばれる治療が行われる場合もあります。
(2)脳梗塞などの塞栓症を予防する治療
脳梗塞を発症するリスクが高い場合には、塞栓症を予防する治療として、血液をサラサラにする薬によって、血栓ができるのを予防する治療(抗凝固療法)を行います。抗凝固療法の適応については、循環器を専門とする医師とよく相談しましょう。(2021.1.1)
- 健康診断で「完全右脚ブロック」と診断されました。電気がうまく通っていないと言われたのですが、運動中に突然心臓が止まらないか不安です。このまま運動を続けても大丈夫でしょうか?
- 心臓は電気刺激によって収縮しており、心臓の筋肉の中には、電気信号が流れる電線のような道筋が存在します(これを“刺激伝導系” と呼びます)。電気信号を心臓の右側へ伝える電線を“右脚”、左側に伝える電線を“左脚”と呼びます。この電線上で、電気の流れが悪くなった状態が“脚ブロック”であり、右側の電線が障害された状態が“右脚ブロック”です。心電図の波形の違いから、“不完全右脚ブロック”と“完全右脚ブロック”に分類されますが、どちらも一般人やスポーツ選手でもしばしば見られる心電図異常の一つです。通常、電線の一部が障害されても、他の電線からの電気信号によって、心臓は正常に収縮できるため、自覚症状を伴わず、治療もいらない場合がほとんどです。スポーツ選手では、運動によって右心室が大きくなり、その結果として“右脚ブロック”を示すこともあります。ただ、稀に隠れた心臓の病気によって“右脚ブロック”を来たしているケースがあり、その場合には、激しい運動によって、胸痛などの自覚症状が出たり、重篤な不整脈が発生したりする危険性があります。したがって、精密検査を指示されている場合、何らかの症状(胸痛や労作時の息切れ、突然の意識消失など)がある場合、心臓突然死の家族歴がある場合、“右脚ブロック”以外の心電図異常もある場合などには、隠れた心臓の病気がないか、詳しく調べる必要がありますので、循環器を専門とする医師に必ず相談しましょう。
一方、左側の電線が障害された状態は、”左脚ブロック”と呼ばれます。“右脚ブロック”に比べて、“左脚ブロック”では心臓の病気を有するケースが多いとされます。“左脚ブロック”を指摘された場合には、精密検査が必要です。 - 私は脈拍が安静時に30台で、多くても40台です。あまり気にしない方がいいですか?
-
アスリート、特に長距離などの持久系のスポーツをする選手では、心臓が大きくなり、安静時の 1 回拍出量が増え、脈が遅くなる(徐脈)という現象が起こります。これを一般的にスポーツ心臓と呼びます。一般成人の心拍数は 1 分間あたり 60〜100 程度ですが、スポーツ心臓になると、基準値を下回る徐脈となり、30 台や 40 台というケースもみられます。運動に応じて、心拍数が適切に増えるようであれば基本的には心配ありませんが、徐脈のすべてがスポーツ心臓で説明がつくわけではありません。中には潜在的な異常がトレーニングによって明らかになる場合もあります。心拍数だけではそれらを診断することはできませんので、スポーツ選手も定期的に心電図検査を含む健康診断を受けることをお勧めします。
整形外科
- 転倒して鎖骨を骨折しました。手術をしてプレートを入れてもらいましたが、脚は今からでもエルゴメーターできたえる事は可能でしょうか。
- 鎖骨骨折部位にプレートを入れる手術を受けたことと思います。まずは、主治医から提示された安静期間などをしっかりと守りましょう。主治医の許可が出たら骨折部位に負荷がかからない程度の運動から開始することをお勧めします。手術による入院等で心肺機能が落ちている可能性がありますので自転車型エルゴメーターで鍛えることが良いでしょう。最初は腕や肩を使わないようにしてペダルをこぐようにし、主治医やトレーナーの指導を受けながら、負荷をあげていきましょう。スポーツへは、ノンコンタクトスポーツから復帰します。
(2023.4.3)
- 脛骨の疲労骨折を起こしたのですが、超音波治療を受けた方が早く治りますか?
- 脛骨の疲労骨折のなかでも、脛骨の前方におこりジャンパーによくみられる跳躍型疲労骨折の場合は症例にもよりますが、長期間かかる可能性があります。骨折超音波治療器の効果は研究などでも治療期間の短縮など報告されておりますが症例によって個人差はありますが、正常な骨折修復が加速され、骨癒合までの日数の短縮効果が期待できると言われています。そのため、もし主治医がそのように勧められたのであれば実施してみることをお勧めします。しかし上述の通り跳躍型疲労骨折の場合、また骨折の程度により治療期間がさほど短縮しない可能性もありますので、主治医にしっかりと相談しましょう。
(2022.11.16)
- 20代後半から外反母趾で悩んでいます。グッズや靴など色々試しましたが解決できず、日々歩くのが痛いです。
- 外反母趾とは足の母趾がつけ根の関節で外側に曲がって変形している状態で、曲がっている部分がシューズに当たって痛みが出たり、関節が亜脱臼状態になって関節炎の痛みが出たりすることがあります。さらに、多くの外反母趾の人では母趾のつけねの第1中足骨が開いて開帳足という状態になり、縦アーチが下がる扁平足だけでなく横アーチも下がって2番3番の足趾で体重を受けることが多くなり、つけねの関節の裏側の痛みも出ます。
変形が進んでしまうと自然に回復することは難しくなりますが、足の縦アーチや横アーチを支える足底板を入れることで進行を遅くすることもできます。
母趾をまっすぐにしようと動かしてもまっすぐな位置にならない場合は、母趾のつけねの関節周囲の筋や関節周囲組織も変形に応じて硬くなっているため、足底板などの効果も出にくくなります。その場合、母趾のつけねの第1中足骨の骨切りをして方向を整える手術が行われています。ただ、アスリートの場合、母趾球で体重を受けることが重要なため、手術治療からの復帰には時間がかかるため慎重に判断する必要があります。(2022.2.10)
- 中足骨が1週間前くらいから痛み、まだ医者には行けていません。どの程度の症状だと疲労骨折の心配があるのかを知りたいです。大会を控えている為不安です。
- 痛みは当然個人差があるので明確な基準はありませんが、腫れがひどい場合やつま先に荷重ができないほど痛みが強い場合は疲労骨折の可能性を考えるべきでしょう。早めにスポーツを専門とする整形外科を受診しましょう。不安な気持ちはわかりますが、現在の状況を把握しておかないと練習メニューも立てにくくなるだけでなく、がまんして練習を続けて完全な骨折になってしまう場合もあります。早めに受診をして診断してもらうことをお勧めします。また再発しないためにもリハビリ治療が必要になるので、アスレティックトレーナーとも相談することも大切です。
(2021.10.29)
- 腰椎分離症で骨癒合が見込めない場合、走り高跳びはやらない方がよいのでしょうか?
- 骨癒合が見込めない場合は硬性コルセットの着用の必要性はなくなりますが、痛みがある状況下に練習を継続することは分離部の状態を悪化させる可能性もあり、お勧めしません。現在の状況が画像診断で判明している場合は医師の指示にしたがって練習を行った方がいいでしょう。特に骨癒合が見込めない場合は痛みの対策だけではなく、再発や症状悪化防止のためにも体幹の強化や腰部以外の可動性の向上などを含めたリハビリ治療が大切になりますのでアスレティックトレーナー等ともしっかり相談しましょう。
(2021.10.29)
- 昨年の春頃から1年ちょっと膝の痛みに悩まされています。それほど痛みがない日も少しはあるのですが、大抵は痛みがあり、ひどい時は歩いたり、立ったり座ったりするだけで激痛がします。病院にも行っていますが、ジャンパー膝と言われ、練習休んでたら痛みは治まると思うし、かと言って神経的なものだからこのままやり続けたら大怪我につながるとかいうわけでもないけど、、痛いよね?と言われます。私はどうしたらいいのでしょうか?
- ジャンパー膝はジャンプやくり返し着地動作を行うことで膝蓋腱に傷ができて膝に痛みが出る疾患です。ジャンパー膝のほとんどは手術などを施さない保存治療で治療します。痛みが長く続いていて、休んでも復帰すると痛みが再発する場合は根本的に治ってはいないと考えられます。ジャンパー膝は大腿四頭筋の力で膝蓋腱が強く引っ張られておこるため、大腿四頭筋のストレッチ、膝蓋骨を押さえるテーピングや大腿の前側に負担がかかりすぎないフォームの改善などの対策に加え定期的なケアが必要になります。そのため、まずは現状を把握するためにも画像診断含め、スポーツ整形を専門とする医師の診察を受けることをお勧めします。
(2021.10.29)
- 腰椎分離症と診断されました。もう走り高跳びは出来ないのでしょうか?どうしても跳びたいのですが。
- 腰椎分離症とは腰椎の後ろ側に亀裂が生じてつながりが切れた(分離した)状態のことを指します。成長期に腰の反りやひねりを繰り返す運動を行うことで疲労骨折が起こり、そのまま運動を続けると疲労骨折部が完全な亀裂になってしまうものです。多くは10-15歳ごろで起こりますが、腰椎の成長が未熟な10歳以前に発生したり、隣接する椎間板が傷んだりしてしまうと、すぐ下の骨との間がずれてくる腰椎分離症に進んでしまうことがあります。分離症の大部分は第5腰椎に起こりますが、走高跳の選手ではもう少し上の腰椎や複数の腰椎に起こることがあります。
分離症があっても多くの選手はいつも痛みに悩むわけでなく、競技生活を続けることができます。ただ腰を反りすぎたり、ひねりすぎたりした後に腰痛が再発することがあります。そのため発生して早期に発見できた場合は、腰の動きを制限する専用のコルセットをつけて、3ヶ月程度腰の動きをしないように、部活動や体育を休止あるいは安全な動きに留めることで亀裂がつながって治ることが期待できます。発症から時間が経ってしまい、すでに亀裂の部分が広がってしまい、癒合が期待できない場合、痛みのある時期には動きを制限し、消炎鎮痛剤によって患部の痛みや炎症を和らげて終息を待ちます。再発予防には、腹筋・背筋など体幹の筋力の強化、股関節や胸椎(腰よりも頭側の脊椎)の可動域を広げることで、分離部への負担の集中を減らすようにします。(2021.9.1)
- ハイアーチの為、足先に負担がかかり怪我をしやすいです。インソールやストレッチなどで対処していますが他に改善策があれば教えて頂きたいです。
- 足のアーチは踵骨(かかとの骨)から足指の付け根の関節を作る中足骨頭(足の甲にある骨)までの骨の並びでできる縦アーチと、内側から外側までの骨の並びでできる横アーチがあります。ご質問は縦アーチが高いハイアーチに関するものと思います。縦アーチは踵骨から中足骨までの骨の形とそれらをつなぐ靱帯や筋肉の緊張で決まってきます。ハイアーチの足では足首の下の関節での動きが小さく、衝撃が和らげられにくい特徴を持っています。また、土踏まずが下がらないので、回内(足の裏を外側に向ける動き)という動きが起こらず、体重が外側に乗ってしまいがちです。こうした理由で負担の集中しやすい部位ができ、疲労やけがが起こってしまいます。
それに対してできることは、足の裏の筋肉や足底腱膜を柔軟にすること(足の指をそらすようなストレッチ、マッサージ)、足首の動きをよくすること(ふくらはぎのストレッチなど)、足以外の個所で衝撃を和らげるようにすること(膝や股関節をうまく使えるようにすること)、インソールによって土踏まず側でも体重を受けられるようにしたり、理学療法士の先生やアスレチックトレーナーにアライメントを見てもらったりすることです。また過度に偏った箇所に負担がかかっていないか、コーチとも相談しましょう。
極端なハイアーチの場合は足根骨癒合症(先天的に足根骨が癒合している状態)のような、生まれつき足首の下の関節部でいくつかの骨がつながっている場合もありますから、専門医の診察や画像検査を受けてアドバイスをもらうのがよいでしょう。(2021.2.8)
- 坐骨神経痛の症状が治りません、痛みの改善方法を教えて下さい。
- 坐骨神経痛は坐骨神経が長時間の座位やスポーツ活動などで圧迫される場合と、若い人にも見られる腰椎椎間板ヘルニアから起因して坐骨神経痛の症状が出る場合があります。特に、陸上競技の選手では大殿筋の奥にある梨状筋という筋肉が堅くなって坐骨神経を圧迫する梨状筋症候群が他の競技よりも多くみられます。症状としてはお尻から足にかけてしびれや痛みが出現します。治療法としては腰周辺の筋力や柔軟性の強化、あまりにも症状が続く場合は注射などの治療があります。坐骨神経痛の症状がどこから起因しているのかはっきりさせることが大切です。そのため、専門医の診察を受けて、治療法を一緒にご相談されてください。
(2020.10.30)
- 中学生の息子がくる病と診断されたのですが、どれ位まで運動してもよいのかよくわかりません。あまり強い練習はさせない方がいいのでしょうか。陸上がどこまで続けられるものか教えてください。
- くる病はビタミンDの欠乏や代謝異常によりカルシウム濃度が下がり、骨が曲がったりする症状が出ます。子どもだと骨が曲がったり、中学生ぐらいになると身長の伸びの低下などが症状としてでます。現在病院で治療中かと思いますが、カルシウム濃度が戻り、側弯なども軽度であれば競技をすることは可能だと思いますし、本人に負担のない範囲内の運動は実施しても大丈夫かと思います。しかし症状の程度によりますので主治医の先生とじっくり相談されてください。骨密度が低くなっていると、捻挫や転倒による骨折、練習量が増えると疲労骨折が生じやすいので、骨密度のチェックもして、無理のない範囲での活動を心がけ、治療経過によって徐々に増やしていくのが良いでしょう。
(2020.8.17)
- 娘が疲労骨折を起こし、骨粗鬆症と診断されました。ある先生からビスフォスフォネート製剤を処方されたのですが、別の先生から若い人にはお勧めできないと言われました。どちらが正しいのでしょうか。専門家の先生のご意見を頂戴できますでしょうか。
- まず、娘さんのご年齢や月経(生理)の有無、種目、疲労骨折の回数などは治療方針を決める上で大事になります。アスリートの場合はハードな練習により摂取エネルギー(食事など)が足りておらず、無月経に陥り、骨密度が低下し、疲労骨折にいたる例が多くみられます。つまり多くの場合は利用可能エネルギー不足(運動によるエネルギー消費量に見合った食事からのエネルギー摂取ができていない状態)が原因と言われていますので一度食生活を見直し、栄養士さんなどと相談するといいでしょう。他の治療薬を試して効果が見られなかった場合でも、一般的にビスフォスフォネートは若い人には処方されませんし安全性が確認できていないので使用はお薦めいたしません。実際に骨密度を測定したのでしょうか?骨密度が若年成人平均値の70%未満の場合に骨粗鬆症と診断されます。まずはスポーツ整形外科を専門とする専門医を受診しましょう。
(2020.6.14)
- 種目はやり投げです。反復性肩関節脱臼で半年近くまともに投げることができていません。リハビリは行っていますが、不安定感と小さな痛みが抜けません。脱臼は完全に治るまで投げない方がよろしいのでしょうか。また完治というのはどういう状態なのでしょうか。
- 肩が外れた際は自分で元に戻せましたか?それとも病院で整復してもらいましたか?反復する場合は、ある関節位置になると外れないように制動する防波堤のような軟骨(関節唇)が裂けていることが多く、この裂け目が治らないと反復は続きます。もちろん肩の緩さや競技への支障の程度にもよりますが、初回脱臼の場合や亜脱臼(自分で戻せる状態の脱臼)の場合は一定期間肩を固定し、関節唇がつながるのを待ち、その後の保存治療では肩甲骨の動きや体幹の可動性を広げるようにリハビリすることが多いです。しかし今回のエピソードを考えると、反復しているようですし、手術治療も選択肢の一つかもしれません。しかし手術の場合、最低半年は競技ができないため、コーチとも相談し、一度スポーツ整形外科を専門とする専門医を受診しましょう。完治の定義は難しいですが、不安感なく大きなフォームで投げられる状態と考えてよいでしょう。
(2020.6.14)
- モートン病に関して対策など教えて下さい
- モートン病は主に中年の女性に多く、爪先立ちなどをしたさいに足趾(足のゆび)間(主に3番目と4番目の間)の神経などが圧迫されることで痺れなどが起こるのが主な病態です。
しかし、陸上競技選手では長時間シューズを履いて走るため、足の神経が圧迫されることが多く、若い選手でも同様の症状がしばしば見られます。シューズが合わないことや、足の横アーチが下がっていることが原因になると考えられています。
練習量を減らして経過を見ますが、改善がなければ横アーチを支えるインソールを作ったり、シューズを変えてみたりするのが良いでしょう。それでも改善がなく、しびれや感覚の低下があるようであれば、圧迫されて腫れている神経の炎症をとる内服薬や注射を試みます。それでも改善がなく、練習が長期間できない場合は手術をすることもあります。
専門医に相談してみましょう。
まずは安静にして爪先立ちなどを控えましょう。対策としてはインソールや運動療法などがあげられますが、必ず専門医へ受診しましょう。症状が改善しない場合は手術に移行する場合もありますが、それは稀なケースです。 - シーズン前半にケガをしてしまい、しばらく大会に出場できませんでした。痛みがあったのはハムストリングの付着部のあたりで再発しないかと不安があります。
- ハムストリングの付着部の痛みが短距離選手に出ることは珍しいことではありません。一度に強い負荷がかかって肉離れの症状が出ることもありますが、ジワジワと周りから炎症が起きている(いた)可能性もあるかと思います。画像診断としてはMRIの検査が必要になります。原因としては繰り返しの負荷、過去にハムストリングの怪我があったこと、筋力のアンバランスさ、筋肉の一部の硬さなどがあげられます。基本的な治療としてはストレッチや筋力トレーニングなどが挙げられますが、一度専門の整形外科のスポーツドクターの診察を受けることをお勧めいたします。
- 膝の滑膜炎に関してはどのような対処方法を取れば良いのでしょうか?また再発防止するにはなにを行えばいいのでしょうか?
- 滑膜炎とは、身体のさまざまな構造の隙間で摩擦を減らすために介在する滑液包というクッションが腫れておこる炎症と、関節を包む関節包を裏打ちする滑膜の炎症とがあります。膝では膝蓋骨の表面や周囲、内側の腱の周囲(鵞足炎、がそくえん)の他、関節内でも半月板や軟骨などのけがや感染のほかリウマチなどの特殊な炎症の結果でもおこります。
膝蓋骨付近でおこる滑膜炎では膝のぶれが原因になるので、動作を確認して修正することが必要です。鵞足炎はハムストリングの疲労や膝が内側にぶれる動きが原因になりやすいので、痛みなどの症状があれば休養を取り、さらに動作修正が必要です。
関節内部の滑膜炎でスポーツ選手に多いのは滑膜ひだという膝蓋骨と大腿骨の間に張り出すしきりのような膜がこすれておこる滑膜ひだ障害(一般にはタナ障害と呼ぶ)が多く、膝蓋骨の下方内側で痛みや引っ掛かりを感じます。その場合は大腿四頭筋の疲労が原因になるので、休養を取ることが重要です。そして必ず主治医と相談した上で競技復帰していきましょう。
それ以外の滑膜炎の場合は、半月板や軟骨のけががないか、何らかの感染や特殊な炎症がないかの検査が必要です。 - 筋肉の柔軟性は高い方が競技レベルは上がりますか?
- 必ずしも柔らかければ柔らかいほどパフォーマンスが上がるわけではなく、硬さもパフォーマンスにプラスに働くこともあるという報告もあります。しかし、肉離れや筋肉の先の腱のケガをしてしまう選手は、その筋の柔軟性を良くしないとケガが再発しやすく、競技レベルも戻りません。柔軟性の指標には様々なものがありますが、関節の動きの範囲などは指標の一つです。また、個人個人の柔軟性はコンディションによっても変わりますから、自分の筋肉のコンディションの指標として柔軟性を確認することも大事でしょう。コーチやトレーナーと相談して、自分の体の特性や競技に合わせたストレッチが何か、いまいちど確認してみてください。
- 足の外脛骨と言われた場合、どのように対処すればよろしいでしょうか?
早期復帰のためにどのようにリハビリすればいいでしょうか - まず外脛骨とは足の骨の一つである舟状骨という骨に余分な骨がある状態で、発育期に痛みを出すことが多く、発育が完了すると多くは痛みがなくなっていきます。発育完了後も捻挫や打撲などがきっかけに痛みが出ることもあります。また足裏が平べったい扁平足のため足のアーチ(土踏まず)が低いと、外脛骨が引っ張られ痛みを出しやすいと考えられます。インソールやテーピングなどでアーチを支えることもあります。症状によって、治療はアイシングから手術まで幅広くありますので、専門医の診断を必ず受けてください。
外脛骨がある人は、内側縦アーチが低いことが多く、それによる足底の痛みを合併していることがあります。 - 腰椎分離すべり症の診断を受けたのですが、どのようなことに注意して練習すればよろしいでしょうか?
- 分離すべり症の多くは中学生頃に、繰り返しの捻りの動作やジャンプ動作で発生した腰椎(腰の骨)の疲労骨折が完全なヒビが入った状態になり、さらに腰椎間にある椎間板というクッションの損傷も加わって上下の腰椎がずれてしまうものです。腰椎の疲労骨折がおこるのは10代が大半ですが、小学生期の分離症は分離が治らないまますべり症に移行する場合があります。まずは専門医の診断を受けたのち、痛みが強い場合は安静にすることも大事ですが、現在痛みがないようであれば、今後の痛みの予防のためにも腹筋の強化、背筋の柔軟性向上を心がけ、腰椎が反らないようにしてもらい、太ももの前と後ろのストレッチをすることも大事になります。今一度動きのチェックもしてみましょう。
- シンスプリントが治りません。いい治療法やストレッチはありますか?
- シンスプリントはトレーニング負荷に伴い、脛の内側が痛くなるスポーツ障害です。足首を底屈する筋肉の収縮により骨の表面が引っ張られ、その牽引によって骨やその表面に炎症が起こります。原因としてはへん平足、足首の硬さ、脛の筋肉の筋力不足、グランドが硬い、靴のクッションが弱いことなどが挙げられます。そのため、足首周りのストレッチ、筋力強化、練習環境の見直し、靴の見直しなどから始めてみることをお勧めします。しかし、疲労骨折との鑑別なども必要なため、一度スポーツを専門とする整形外科医にみていただくことをお勧めします。
- アキレス腱の怪我を治す方法はありますか?
- アキレス腱の痛みには、腱自体に傷ができて痛む場合、腱とその周りの擦れあいで痛む場合(腱周囲炎)、アキレス腱とかかとの骨との摩擦や衝突で痛む場合(腱付着部炎)とがあります。腱自体の傷の場合は一定期間強い負荷をかけすぎないようにして修復を待つ必要があり、傷が大きいのに無理をすると完全に切れることもあるので要注意です。腱周囲炎は手首などの腱鞘炎と同じで練習による摩擦を減らし炎症を抑える治療をします。腱付着部炎は腱と骨との間にある滑液包というクッションの炎症を抑える治療をします。こうしたアキレス腱のけがの背景には足首の動きの問題、靴が合っていないこと、練習環境などが考えられ、これらを見直してみる必要があります。痛みが長期化していたり、痛みが強い場合は一度スポーツを専門とする整形外科医にみていただくことをお勧めします。
- オスグッドと言われましたが、どのように対応したら良いですか?
- オスグッド病とは成長期のスポーツ障害の一つで、骨が急激に成長する時期に筋肉や腱が同じペースで成長が出来ず、前ももの筋肉(大腿四頭筋)にすねの骨の成長軟骨部(脛骨粗面部)が引っ張られて痛みが出ることが原因です。お皿の下の方の痛みが主な症状ですが、出っ張りを伴うことも多々有ります。安静・アイシングも大事ですが、大腿四頭筋のストレッチが非常に重要です。引っ張られた骨が遊離してしまうと分離した骨片となり成長期が終わっても痛みが続いてしまうことがあります。一度スポーツを専門とする整形外科医にみていただくことをお勧めします。
- 生理は来ているのに疲労骨折が多い、また坐骨神経痛や腰痛も常に症状としてある。これは骨格の問題と一つくくりにしていいのか
- 疲労骨折やさまざまなスポーツ障害の原因には、骨格自体の問題や筋力、筋肉の柔軟性、関節の動き、フォームなどいろいろな原因が考えられます。種目の特有の動きに理解のある専門家やスポーツ専門医と相談し、けがを引き起こす可能性のある原因を探索するのがよいでしょう。
- 肉離れを早く治したり、予防するにはどのようにしたら良いですか?
- 肉離れはストレッチをした時の痛みなどで重症度がある程度判定でき、治り具合の判断にもそれが利用できます。ストレッチ痛がある場合はまだ復帰が難しい状況です。安静・飲み薬・塗り薬・筋力強化・ストレッチ・マッサージなどは治療・予防方法として挙げられます。まずはスポーツを専門とする整形外科医に診断をつけてもらいましょう。
- 剥離骨折を早く治したいです、早く治りやすい方法を教えてください。
-
剥離骨折は正式には“裂離骨折”といいます。骨折なので、治るまで、ある程度の時間は必要です。定期的に X 線写真などで画像検査を受け、整形外科医からの指示は守ってください。また、それに至った原因もしっかりと相談し、再発予防に努めてください。

- 椎間板ヘルニアの治療や対策について教えてください
-
今回は陸上競技者に最も多くみられる腰椎椎間板ヘルニアに関して回答します。椎間板ヘルニアは背骨(椎骨)の間にある椎間板というクッションが後方に飛び出して神経を押すことで発生する腰痛や臀部から脚にかけての痛み、しびれが主な症状です。アスリートの腰部には強い負荷が加わるために椎間板ヘルニアが発生することが稀ではありません。そのため、そもそも症状が椎間板ヘルニアによるものかどうかを慎重に見極める必要もあります。MRI でヘルニアがある=症状の原因がヘルニア、ということにはなりません。

もし、ヘルニアが原因の場合も、多くは悪化させる動作やトレーニングを避けることで症状が落ち着きます。重い重量での筋力トレーニングや着地衝撃を加えるような補強トレーニングも暫く抑え、症状の軽減に合わせて徐々に腰への負荷を戻していきます。 - 練習で走ってる途中に肉離れしてしまいました
早期復帰のためにどのようにリハビリすればいいでしょうか - 肉離れは重症度により、1 型から 3 型まで分類されており、安静、湿布やぬり薬、内服薬などの治療法が必要になりますので、医師の診断と治療を受けた後、指導者やトレーナーともしっかり相談してから復帰までの計画を立てましょう。競技に復帰するときは、ストレッチした時の痛みがとれて、反対側とほとんど変わらない状態になるまでジャンプやダッシュは避けるべきでしょう。リハビリの方法は部位や重症度にもよりますが、早期復帰・再受傷の予防のため、受傷部位やその他の部位の筋力強化・柔軟性が求められることがありますので、必ずスポーツドクターの診察を受けましょう。以下、もっとも多い 2 型に関して説明させていただきますが、個人差がありますのでご注意ください。一般的には受傷後2週でジョギングを許可され、3−4週から流しが出来たら、平均6週で競技復帰することが多いです。焦って復帰した場合は再受傷のリスクが上がるので十分に気をつけて復帰しましょう。
婦人科
- 現在高校3年ですが、中学1年の時初経があり、高校2年で一度月経が来て以降ずっとありません。体脂肪率を増やさないと月経は来ないのでしょうか?
本で炭水化物を多くとるべきと書いてあったのですが本当でしょうか?
また、月経が来ないと楽だと考えてしまうのですが、競技を引退してから体重を増やして月経を起こさせるのはいけないでしょうか? - 女性アスリートによくみられる問題の1つです。多くはエネルギー不足が原因で、摂取カロリーと成長や練習のために使われる消費カロリーのアンバランスが無月経の原因になることが多いです。炭水化物は重要なエネルギー源ですので、不足しないように摂取することは大切です。無月経の要因の一つであるエネルギー不足になっていないかどうか、学校の保健教諭や管理栄養士と相談してください。無月経の原因が低体脂肪率だけでは説明がつかない場合もありますので、一度婦人科を受診して検査をしてもらうことも推奨します。薬物治療をしたほうがいいかどうかは、医師とよく相談してください。
月経がこないと楽に感じるところはあるかと思いますが、エネルギー不足・低エストロゲン(女性ホルモン)状態が長引くと、適切な骨量を獲得できず疲労骨折を起こしやすくなったり、競技パフォーマンスが低迷したりすることで、結局アスリートとしての限界を早く迎えてしまう傾向があります。婦人科では月経痛や月経前症候群に対処する治療法も提案してくれます。(2022.6.24)
- 現在高2です。中学で2度月経があってから現在まできていません。 BMIは18ないので細いです。 体重(エネルギー)が足りないのだろうと思いますが、ただ体重を増やしなさいではなく、競技レベルと体の成長と共存する方法はないのでしょうか? 何か教えていただきたいです。
- 月経が3ヶ月以上こない場合は無月経と診断されます。このような場合、まずは早めの専門医の受診が必要です(婦人科医やスポーツドクター)。確かにBMIも低いですが、競技特性上やみくもに体重を増やすことはできないかと思います。運動選手の場合は利用可能エネルギー不足により無月経になっていることが多いので、栄養士と相談し、しっかりとエネルギーが取れる食事などのアドバイスをもらい、エネルギー不足に陥らないようにしてください。そして体重測定ではなく、競技に必要な筋肉量の維持ができているかどうか、体組成なども定期的に測定しながら食事メニューや練習を調整していきましょう。
(2020.10.30)
- 小学生で生理が来て、中学入学後半年間1度も来ません。特に貧血や走れないといった症状は無く食事もしっかり取れていると思うのですがこれは無月経なのでしょうか。
- すでに初経を経験している女性に3ヶ月以上月経が来なかった場合は、たしかに続発性無月経と言うことになりますが、15歳頃までは月経が安定しないことはよくありますので、ただちに心配する必要はありません。ただし、中学入学後に練習量が急激に増し、体重が減少しているという場合は疲労骨折などを起こす可能性もあり、要注意です。食事もしっかり取れていると思っていても、運動量に見合っていない可能性があります。また月経がくるのに必要な体重やBMIは年齢や種目によるので、今後も無月経の状態が1年以上続くならば、まずは保護者の方や指導者の先生などにご相談のうえ、婦人科を受診して相談することをお勧めします。
- 中学生で競技を始めた頃から生理がとまり、今は婦人科で皮膚に塗るタイプのホルモン剤と3ヶ月に1度薬を飲んで生理が来るよう治療中です。高校入学頃にもホルモン剤を飲む治療をしたこがあります。
その頃も現在もパフォーマンスが上がらず記録が落ちる一方です。
婦人科の先生はクスリはすぐに抜けるから競技に影響はないです。とおっしゃいますが…
明らかに薬を飲むと全く思うように走れません。将来の事を考えると治療を続けるべきでしょうか - 続発性無月経の診断であったかと思いますが、骨を強くするためにも定期的な月経(生理)がくることは必要です。内服をすることでむくみなどが出ることがありますが、一時的なことであることも多いです。ただ薬がもし自分にあっていないと思うのであれば、婦人科の先生に相談の上、薬の種類を変えてみることは検討してはいかがでしょうか。
- 生理痛がひどく、試合で動けないこともあります。どのように対応したら良いでしょうか。
-
大事な試合やポイント練習で生理(月経)が重なるのは非常に辛いことと思います。痛みに関しては痛み止めを使用するのも一つの手段ですが、月経痛を軽くしたり、月経時期を調節したりするためにピルを内服することも選択肢に入れてはどうでしょうか。アスリートにもピル服用者が増えてきました。一度、産婦人科で相談することをお勧めします。

- 試合で 400m やマイル、練習で走り終わった後、下着に血が付いており始めは生理かとおもったけど、それが試合後何回も続くのですが、なんでしょうか?
- 激しい運動後の性器出血は時々相談として寄せられる症状ですが、まずはポリープなどの子宮の疾患がないかどうか、婦人科で診察を受けることをおすすめします。特に問題がないと言われた場合は、運動刺激が子宮内膜の剥脱、子宮筋の収縮、ホルモン変動などを引き起こした可能性を考慮することになります。また内科も受診してください。
- 今現在高校生以上の競技者のどのくらいの人がピルを飲んでいますか?
- 2016 年のリオ五輪代表女子選手(全競技)のピル内服率は約 25%であったと報告されています。そのほとんどは、月経困難症(生理痛など)の症状を緩和したり、月経(生理)の時期をずらすことを目的とした使用です。ただし、陸上競技者に限定し、トップアスリート以外の選手も含めれば、もっとピル内服者の割合は少ないと予想されます。
内科
- 高校の陸上部の監督から、風邪などで体調を崩し休んだ後、練習復帰する前に、より早く通常の練習に復帰できるよう病院でブドウ糖の点滴を打ってくるよう指示されます。病院からは「下痢嘔吐など無く通常の食事ができるのであれば、点滴を打つ必要はないが、希望するなら打ちます」と説明されます。通常の食事ができる選手にとって、早期復帰に向けて、ブドウ糖点滴は意味があるのでしょうか?例えばそれが、復帰後すぐ試合で半日でも早く回復したい時は効果的でしょうか?また、「アスリート点滴」を紹介している病院もあります。内容はサプリメントや栄養ドリンクの成分と似てるようにも感じますが、点滴で投与するメリットがあるのでしょうか?
-
ブドウ糖点滴の適応は、経口摂取が十分にできない重度な脱水や低血糖例などに限られます。経口的に飲食ができる場合に、ブドウ糖点滴が、体調回復やパフォーマンス向上に有用であるという、医学的エビデンスはありません。
また、アンチ・ドーピング規則では、医学的適応のない、12時間あたり計100mlを超える静脈注射(点滴)を禁止していますので、アンチ・ドーピングの観点からも、安易に点滴を受けることは避けた方が良いでしょう。仮に医学的適応があったとしても、入院施設のない診療所やクリニックで、12時間あたり計100mlを超える静脈注射(点滴)を受ける場合には、TUE(治療使用特例)申請が必要です。
ブドウ糖以外にも、ビタミンや鉄分、アミノ酸などの栄養素についても、経口摂取が第一選択ですし、点滴による静脈投与は、アレルギー反応や、過剰投与による健康被害のリスクとなる場合もありますので、医学的に必要のない点滴は絶対に受けないようにしましょう。
(2023.9.14)
- 先日、暑い中で部活をしていた際に、熱中症になってしまい、その後もしばらく頭痛やだるさが続きました。水分はしっかり摂っているつもりですが、その他に熱中症対策としてできることがあれば教えてください。
- 運動時は筋収縮による熱産生が起こり、深部体温が上がります。特に夏季の日中など、気温や湿度が高く、日差しも強いような状況では、熱中症のリスクが高まるため、夏場の運動時には、以下に挙げるような熱中症対策を講じる必要があります。
① 気象条件の把握
熱中症予防のためには、まず第一に、気象条件を正しく把握することが重要です。気温だけでなく、湿度や日差しも熱中症の増加に大きく寄与することから、スポーツ現場における環境温度の評価は、気温、湿度、日射、輻射の気象条件を組み合わせた指標であるWBGT(Wet Bulb Globe Temperature;湿球黒球温度)を用いることが推奨されています。日本スポーツ協会による熱中症予防指針では、暑熱馴化が十分でない場合、WBGT 28℃以上では熱中症の発生リスクが高く、厳重警戒が必要であり、WBGT 31℃以上では運動は原則中止とされています。熱中症リスクが高い日には、なるべく涼しい時間帯に運動を行う、普段よりも運動強度や運動時間を軽減するなどの対策をとるべきでしょう。なお、同様の環境温でのトレーニングを2週間程度行うことで、充分な暑熱馴化を得ることができます。
② 水分摂取
発汗による脱水は、運動のパフォーマンスを低下させるだけでなく、熱中症のリスクとなります。水分喪失が体重の2%未満となるように、口渇感がなくても、運動前、運動中、運動後にこまめな水分補給を心がけましょう。水だけを大量に摂取すると、体内のナトリウム濃度が低下し、水中毒をきたす恐れがあります。ナトリウムなど汗で喪失された電解質や、エネルギー源である糖質もしっかり補給するためには、水やお茶よりもスポーツドリンクが良いでしょう。ただし、糖尿病や肥満などの基礎疾患がある場合には、スポーツドリンクの過剰摂取には注意が必要です。運動後には尿の色や体重をチェックすることで、脱水の程度を評価することができます。
③ 運動時の服装
通気性や吸湿性の悪いウエアや保護具の着用は、熱放散を妨げます。暑熱環境で運動する際には、通気性や吸湿性が良く、軽量のウエアを使用しましょう。帽子やUVカットサングラスの使用も、直射日光の影響を軽減するために有効です。
④ コンディションを整える
風邪や胃腸炎など、体調がすぐれない時には、発熱や脱水を来たしやすいため熱中症が起こりやすくなります。また、睡眠不足や低栄養も熱中症のリスクとなります。運動に向けて、体調やコンディションを整えることが、熱中症対策となります。特に、小児や高齢者、肥満や糖尿病など基礎疾患のある方は熱中症になりやすいため、十分注意しましょう。
⑤ 無理をしない
暑い中で運動をしている際に、気分が悪い、頭が痛い、ふらふらするなど、異変を感じた場合には、我慢せずに、すぐに運動を中止しましょう。熱中症は、はじめは軽い症状であっても、時間と共に重症化します。「熱中症かも」と感じたら、早めに対策を講じることが重要です。(2022.9.5)
- 血液検査でコルチゾールの値が高いと言われ、クッシング病かもしれないと言われました。コルチゾール値が高いとドーピング検査にひっかかりますか?
- コルチゾールは、“副腎”という臓器から分泌される「糖質コルチコイド」と呼ばれるホルモンの一種です。糖質コルチコイドには、抗炎症効果や免疫抑制効果があるため、医薬品としても様々な場面で使用されていますが、糖質コルチコイドは、過去にスポーツ界において、疲労感軽減目的などで乱用された経緯があることから、現在のルールでは、競技会時における注射使用、経口使用(口腔粘膜を含む)、経直腸使用がすべて禁止されています。
クッシング病とは、副腎から糖質コルチコイドが慢性的に過剰分泌されることで、顔貌や体型の変化、皮膚症状、筋萎縮、高血圧などの多彩な症状が出現する内分泌疾患です。クッシング病では、コルチゾールなどの糖質コルチコイドが高値を示すため、未治療の状態でドーピング検査を受けた場合には、違反が疑われる判定が出る可能性がありますが、その際は医療機関からの情報提供によって、“違反には該当しない”と最終的に判断されるものと思われます。禁止されている投与経路にも該当しません。
クッシング病は、コルチゾールの値だけではなく、画像検査や負荷試験などの結果も合わせて確定診断がなされます。また、コルチゾールには日内変動もあり、採血条件によっても数値が変わりますので、まずは精密検査を受けて、確定診断を受けることをお勧めします。(2021.1.1)
- バセドウ病と診断されて薬を飲み出したのですが、ホルモンの値が正常になるまで運動はダメと言われました。全く動いてはいけないのでしょうか?ジョグ程度なら良いのでしょうか?ストレッチはどうでしょうか?
また運動を再開するとホルモンの値が上がりやすくなることはないでしょうか? - バセドウ病とは、甲状腺ホルモンが過剰に産生され、甲状腺機能亢進症を引き起こす疾患です。甲状腺機能亢進症になると、頻脈、体重減少、発汗増加、手指の震えなどの自覚症状がみられます。したがって、ホルモン値が十分に下がっていない状態で、心臓に負担がかかる運動をしてしまうと、頻脈の悪化や不整脈が誘発される恐れがあるため、バセドウ病のコントロールがつくまでは、ジョギング程度の運動でも控えた方が良いでしょう。ゆったりとしたストレッチであれば、強度は高くないですので、通常は実施可能かと思いますが、必ず主治医にご確認ください。ホルモンの値が落ち着けば、運動を含む通常の生活が可能ですが、強いストレスや激しい運動などは、時に甲状腺クリーゼと呼ばれる甲状腺機能亢進症の重症化を引き起こす恐れがありますので、服薬や定期的な通院、採血をしっかりと継続し、自身の病態を把握するように心がけましょう。また、バセドウ病の治療薬である抗甲状腺薬には、血球減少や肝機能障害、皮疹などの副作用があるため、特に内服開始後の数ヶ月間は、焦らずに治療に専念し、体調の回復に努めましょう。
(2020.7.20)
- 中学生の息子が長距離をやっているのですが、5 キロ以上の距離を走ると、息苦しさがひどく、苦しくなるなってくるようです。トレーニングが足りないからだと言われていますが、走れば走るほど辛いようです。対応法を教えてください。
- 練習不足で基礎体力が低い場合や、怪我からの復帰直後で持久力が落ちている場合などでは、ジョギング程度の軽めの運動でも、息切れや息苦しさを感じることがあります。しかし、運動時にそうした呼吸器症状が出る選手の中には、「運動誘発性喘息」や「運動誘発性気管支攣縮(れんしゅく;痙攣して細くなること)」が隠れているケースがあります。それらの疾患では、空気が冷たく乾燥した冬場などに、激しい運動をした際に、息苦しさや咳などの症状が出やすいことも特徴です。「運動誘発性喘息」や「運動誘発性気管支攣縮」であれば、気管支を拡張させる吸入薬などを使用することで、症状を緩和できる可能性があります。ただし、喘息薬はドーピングの禁止物質を含んでいることがあるので、喘息薬を使用する場合には、使用可能な薬剤を選択し、許可量を超えない範囲で使用するよう気をつけましょう。
喘息以外に、運動時の息苦しさをきたす疾患として、貧血も鑑別に挙がります。スポーツ貧血として、最も多いのは鉄欠乏性貧血です。アスリートは鉄需要と鉄消費が大きいため、食事で十分な鉄が摂取できていないと、鉄欠乏をきたします。鉄は、酸素の運搬役であるヘモグロビンの成分であるため、鉄不足はヘモグロビンの低下(貧血)をもたらします。貧血状態では、ヘモグロビンによる酸素運搬能が低下するため、軽めの運動でも息切れを自覚しやすくなります。
息切れの他に、動悸や胸部不快感、脈が飛ぶなどの症状がある場合には、不整脈の可能性も考えられます。不整脈の中には、運動で発作が誘発されるタイプ(運動誘発性不整脈)もあるので、その場合には運動負荷心電図などの検査が必要となります。
症状だけでそれらの疾患を鑑別することは難しいですので、一度医療機関を受診し、医師に相談し、検査を受けることをお勧めします。 - 糖尿病で通院していますが、HbA1c が8%前後です。主治医からは HbA1c が8%を超えると運動するなと言われていますが、趣味のジョギングも控えた方が良いでしょうか?糖尿病患者が運動する際の注意事項などあれば教えてください。
- 運動時にはブドウ糖がエネルギー源となるため、運動を行うと血液中のブドウ糖が利用され、一時的に血糖値が低下します。これを「急性効果」と呼びます。運動を長期的に継続できるようになると、血糖値を下げるホルモンであるインスリンの効きが良くなり、血糖がさらに下がりやすい体質になります。これを「慢性効果」もしくは「積み重ね効果」と呼びます。糖尿病のコントロールを良くするためには、食事療法のみならず、定期的な運動療法を実施することがとても重要なのです。
しかし、糖尿病の合併症の有無や程度によっては、運動療法を控えた方が良い場合や、軽めの運動にとどめておいた方が良い場合があります。例えば、増殖網膜症と呼ばれる眼の重度な合併症がある患者では、強い運動によって眼底出血が悪化し、失明に至ってしまう危険性があります。また、糖尿病性腎症と呼ばれる腎臓の合併症が進行し、腎不全に至っている患者では、運動療法の効果や安全性は確立されておらず、強度が低めな運動が望ましいとされています。糖尿病患者、特に腎症に至っている患者では、運動時に狭心症や心筋梗塞などを発症するリスクが高いですので、運動開始前に心臓の評価を受けた方が良いでしょう。同様に、神経障害を有する糖尿病患者では、運動時の血圧変化や不整脈が起こりやすいですので、注意が必要です。
その他の注意事項として、インスリン注射やスルホニル尿素薬というタイプの内服薬を使用している場合には、運動により低血糖が誘発される恐れがあります。運動はなるべく血糖値が高い食後に実施し、運動時には低血糖対策としてブドウ糖を持ち歩くようにしましょう。運動前はインスリンの量を減らすなどの工夫が必要となることがあります。
HbA1c の数値で運動の可否が決まるわけではありませんが、糖尿病合併症予防ためには HbA1c 7%未満を目指す必要があります。HbA1c 8%台は、前述したような合併症のリスクも高い状態と言えるでしょう。ジョギングは比較的強度が高めの運動ですので、自覚症状の有無に関わらず、運動開始前にその内容や強度について、必ず主治医に相談しましょう。 - 私は運動誘発性喘息を患っており、負荷の高い練習をすると呼吸が苦しくなってしまいます。運動誘発性喘息の予防法と対処法を教えてください。
- 運動による過換気や冷たく乾燥した空気を吸うことで、喘鳴(ヒューヒューすること)や咳などの喘息症状が出る病態を「運動誘発性喘息 exercise induced asthma;EIA」と呼びます。
EIA の予防策としては、まずは冷たく乾燥した環境下での運動を避けることが挙げられます。運動時には、十分なウォーミングアップを行うことも発作予防に有効とされています。また、風邪にかかると、気道の過敏性が長引いてしまうため、風邪の予防をしっかり行うことも重要です。
これらの予防でも呼吸が苦しくなるようであれば、医師に相談してみましょう。薬物療法としては、運動開始 10〜15 分前にサルブタモールのような短時間作用型の β2 作用薬(気管支拡張薬)を吸入しておくことで、発作の予防や、症状を緩和できる可能性がありますが、頻回に使用している場合は、耐性(薬が効かなくなること)が生じる恐れがあるため、ステロイド吸入+長時間作用型の β2 作用薬吸入の併用への移行を検討する必要があります。ただし、喘息薬はドーピングの禁止物質を含んでいることがあるので、喘息薬を使用する場合には、使用可能な薬剤を選択し、許可量を超えない範囲で使用するよう気をつけましょう。
コンディショニング
- 最近、腸内フローラの移植(便移植)が話題になっていますが、腸内環境とコンディションの関係について教えてください。
また、便移植はアンチ・ドーピング規則違反にはならないでしょうか? - 1)腸内環境とコンディションの関係について
心身にストレスを感じると、腹痛や下痢などの症状として現れることがあります。特に、長距離・マラソンを専門とするようなアスリートは、長時間・高強度のトレーニングを行うため、身体的・精神的ストレスから、消化器系の機能の不調を感じる選手は多くみられます1)。
簡易的に自身の腸内環境の状態を知るには、「Bristol Stool Scale」という便の形状と硬さで7段階に分類する指標(硬い便・普通便・下痢便の指標)があり、日常の体調管理として自身で腸内のコンディション、便通の状態を確認することができます2)。尿の色と併せて確認することで体調管理の指標になります。
最近では、アスリートの腸内細菌叢(腸内フローラ)は、一般人と異なることや、競技種目によって腸内細菌叢の特徴が異なることが明らかになってきています。例えば、長距離・マラソンのエリート選手は、長時間走るためのエネルギーを貯蔵しておけるような腸内環境を維持していることがわかってきています1)。このように、競技種目に特化した腸内細菌がわかることで、個人差はあるかもしれませんが、日常のコンディショニング・体調管理を目的とした食事習慣の改善などへの活用が期待できます。
一方、生活習慣病の改善や病気の治療として便移植(糞便微生物移植)が実施されています。
2)便移植とアンチ・ドーピングについて
便移植は、医師の診断のもとで、病気の治療や改善を目的として実施されています。この場合の便移植は、必ずしもアンチ・ドーピング規則に違反するものではありません。例えば、クローン病や潰瘍性大腸炎などの持病を抱えながら競技を続ける選手は、専門医のもとで健康な人の糞便移植を行う場合、治療の選択肢の一つとなり得るかもしれません。
ハーバード大学の研究グループは、ボストンマラソンを走った後のマラソンランナーから糞便を採取し、腸内細菌を分析した結果、Veillonela菌が豊富に存在し、マラソン後、さらに増加することを報告しています。この腸内細菌は、乳酸菌をエネルギー源として棲息しており、ランナーから採取した細菌をマウスに移植したところ、13%のマウスにおいて、ランニング持続時間が増加し、持久性能力との深い関連性が示されました3)。このような情報から、アスリートへの便移植によって、パフォーマンス向上の可能性が注目されています。
しかしながら、「パフォーマンス向上を一番の目的として、便を移植をしたい」という考えは、フェアプレーやアンチ・ドーピングの精神に反するものと捉えられる可能性があります。また、現時点では、便移植をしたからといって、100%パフォーマンス向上につながるとは言い切ることができませんし、便移植による副作用や死亡事例も報告されています4)。便の移植に関しては、アスリートの誠実性やモラルの視点が大切かもしれません。
<参考>
1) アスリートの腸内環境とコンディショニング. NSCA JAPAN. Vol. 27 (7), 11-17. 2020.
2) Stool Form Scale as a Useful Guide to Intestinal Transit Time. Scand J Gastroenterol. 32(9), 920-924. 1997.
3) Meta-omics analysis of elite athletes identifies a performance-enhancing microbe that functions via lactate metabolism. Nature Med. 25, 1104–1109. 2019.
4) Drug-Resistant E. coli Bacteremia Transmitted by Fecal Microbiota Transplant. N Engl J Med. Nov 21;381(21), 2043-2050. 2019.(2020.10.30)
- 現在高校一年生の者です。中学生の時は 200m で全中を切るくらいの競技レベルでしたが高校生に入ってから自己ベストが一度もでません。小学生から陸上を続けてきて自己ベストが出なかった年は初めてです。高校 1 年生はこんなものなのでしょうか?
- 高校1年生で、成長期であることなど、身体の成長に伴う変化(筋肉や骨格)によって、瞬発的な力の発揮が、合わなくなっていることが考えられます。また、成長の段階は人それぞれ、個人差があります。身体が大きくなるとともに、筋肉や骨も大きくなり、走るフォームも変化していきます。そのため、毎年、必ずしも自己ベストが出せるとは限らない場合もあります。焦らずに、大きなケガに注意しながら、身体の状態を知り、じっくり慌てずにトレーニングする時期も必要になります。
また、高校1年生は、中学3年間から、日常の生活環境も大きく変化すると思います。精神的な変化も大きい年齢だと思いますので、将来のベストパフォーマンスを目標に、ゆっくり身体づくりに専念してみましょう。
しかし、身体が重い、だるいという症状がある時は、疲労が溜まっている場合や、時には、貧血などの状態が考えられます。気がかりな場合は、指導者の先生やご家族に相談し、医師の診断を受け、適切な処置について相談しながら競技を続けることが、将来の自己ベストを出す近道につながるでしょう。
慌てず、身体との対話を大切にしながら、競技生活を続けていってください。